
4 курс / Лучевая диагностика / Оптимизация_диагностики_и_лечения_артериовенозных_мальформаций_головы
.pdf71
Таблица 3. Распределение пациентов в зависимости от размеров
внутрикостных АВМ (n; %)
Размеры |
|
Количество пациентов, n (%) |
|
|
|
Небольшие: |
|
1 (25%) |
от 1х1,5 до 4х2 см |
|
|
|
|
|
Средние: |
|
2 (25%) |
от 3х1,5 до 6х2,5 см |
|
|
|
|
|
Обширные: |
|
1 (50%) |
более, чем 6х2,5 |
см |
|
|
|
|
Итого: |
|
4 (100%) |
|
|
|
Таким образом, АВМ мягких тканей и костей лица наиболее часто имели средние размеры. В группу АВМ средних размеров попало большинство АВМ мягких тканей: 61,1%, в то время как небольших АВМ оказалось 16,7 %, и
обширных АВМ 22,2%. Внутрикостные АВМ в 2 случаях (50 %) были средних размеров, в единичных случаях – небольших (25 %) и больших (25 %). Однако преобладание внутрикостных АВМ средних размеров может быть обусловлено небольшим количеством наблюдений.
С целью диагностики 18 пациентам (81,8 %) было проведено УЗИ, 7
пациентам (31,8 %) проведена ДСА, 2 пациентам (9,1 %) КТ без внутривенного контрастирования, 1 (4,5 %) пациенту МРТ.
В качестве лечения АВМ мягких тканей хирургический метод применяли у
15 (83,3 %) пациентов, комбинированный, включая предоперационную эмболизацию и удаление АВМ – у 2 пациентов (11,1 %), включая удаление и частичное склерозирование АВМ — у 1 пациента (5,6 %). В 16 случаях (88,9 %)
была выполнена тотальная резекция АВМ с замещением дефекта с применением различных методов: местными тканями у 12 пациентов (66,7 %), свободным расщепленным кожным лоскутом с передне-боковой поверхности живота у 5
пациентов (27,8 %), свободным микрососудистым кожно-мышечным
72
торакодорзальным лоскутом у 1 пациентки (5,6 %). В 2 случаях (11,1 %) проводили нерадикальное удаление АВМ с лигированием афферентных артерий.
При внутрикостных АВМ в 2 случаях (50 %) была проведена предоперационная эмболизация АВМ Гистакрилом, после чего в 1 случае (25%) была выполнена резекция пораженной части нижней челюсти с экзартикуляцией и замещением дефекта аутотрансплантатом из малоберцовой кости, а при АВМ скуловой кости (25 %) — склеротерапия. В 2 случаях (50 %) была проведена блок-
резекция нижней челюсти с сохранением ее непрерывности и интраоперационной эмболизацией Гистакрилом.
У 6 пациентов (27,3 %) после операции наблюдались осложнения: некроз участка свободного расщепленного лоскута и нагноение (4,5 %), формирование слюнного свища (4,5 %), нагноение участка послеоперационной раны (4,5 %), кровотечение в послеоперационном периоде (4,5 %), преходящее нарушение функции мускулатуры и возникновение келоидного рубца (4,5 %), формирование сообщения с полостью рта (4,5 %).
Продолжение роста АВМ было выявлено у 1 пациента (4,5 %) в течение 1 года после полной резекции АВМ.
3.2.Характеристика пациентов группы исследования
С2008 по 2013 год было проведено обследование и лечение 46 пациентов с АВМ мягких тканей и костей головы и шеи: 22 женщины и 24 мужчины в возрасте от 15 до 52 лет. Из этой группы пациентов была сформирована база данных, зарегистрированная в ОФЭРНиО (Свидетельство № 20349 от 28.08.2014).
Висследование вошли все 46 пациентов, в соответствии с критериями включения: все пациенты были не младше 15 лет, с диагнозом: экстракраниальные АВМ головы и шеи. Ни у одного из пациентов не было противопоказаний к применению йодсодержащих веществ или проведению оперативных вмешательств.

73
В исследовании АВМ незначительно реже встречались у женщин (47,8 %),
чем у мужчин (52,2 %), соотношение мужчин и женщин составило 1: 1,1.
Распределение пациентов по возрасту представлено на рисунке 13.
Количество пациентов
16 |
|
|
|
14 |
|
|
|
12 |
|
|
|
10 |
|
|
|
8 |
|
|
|
6 |
|
|
|
4 |
|
|
|
2 |
|
|
|
0 |
|
|
|
15-20 |
21-30 |
31-40 |
>40 |
Возраст пациентов, лет
Рисунок 13. Распределение пациентов по возрасту
Обращались за лечением в основном пациенты молодого возраста: средний возраст составил 26,47 ± 7,49 лет.
Распределение пациентов c АВМ головы и шеи по возрасту и полу представлено на рисунке 14.
Рисунок 14. Распределение пациентов по возрасту и полу.
74
Следует отметить, что мужчины молодого возраста обращались за лечением не реже, а даже ввиду их преобладания незначительно чаще, чем женщины.
3.2.1. Анализ результатов клинического обследования пациентов с
артериовенозными мальформациями головы и шеи
По данным анамнеза, у 15 пациентов (37,5 %) из числа пациентов с АВМ мягких тканей (86,96 %), СМ проявилась клинически уже при рождении, чаще всего в виде «красного пятна». Средний возраст, в котором у пациентов манифестировала АВМ головы и шеи, составил 13,19 ± 10,50 лет. Среди причин клинического проявления или активизации роста мальформации – подростковый возраст у 15 пациентов (32,6 %), предшествующая сосудистому поражению травма – у 8 пациентов (17,4 %), беременность у 4 пациенток (8,7 %). У 10
пациентов (21,7 %) в анамнезе имелись спонтанные кровотечения.
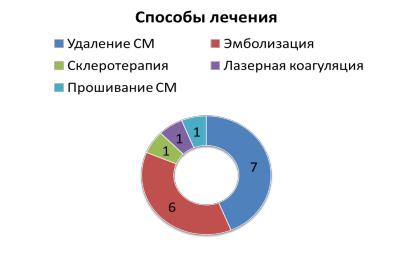
До обращения в клинику 14 (30,4 %) пациентам проводились попытки лечения сосудистого поражения одним или несколькими способами: 7 (15,2 %)
пациентам хирургическое лечение, включая удаление и прошивание АВМ, 6
пациентам (13,0 %) – эмболизация АВМ, 1 пациенту (2,2 %) – склеротерапия, 1
пациентке (2,2 %) – лазерная коагуляция (Рисунок 15). В 10 случаях (71,4 %) из всех (30,4 %) пациенты отметили временный эффект лечения в течение 2-10 лет, в
остальных случаях считали проведенное ранее лечение неэффективным.
Рисунок 15. Способы проведенного ранее лечения пациентов с АВМ головы и шеи
75
Характерно, что лечение было временно эффективным при комбинированных методах, включавших эмболизацию и удаление АВМ, либо при многократно проведенных попытках лечения, в частности, 3-кратных сеансах эмболизации АВМ.
При поступлении в клинику пациенты предъявляли стандартные жалобы,
частота встречаемости которых приведена в таблице 4.
Все пациенты (100 %) предъявляли жалобы на наличие припухлости при АВМ мягких тканей и на деформацию лица при АВМ челюсти. Часть пациентов
(21,7 %) отмечали периодическое возникновение неприятных ощущений в области АВМ от дискомфорта у 6,5 % пациентов до боли различной интенсивности. У одного пациента имелись жалобы на наличие головной боли при локализации АВМ в теменной и лобно-височной области справа.
Таблица 4. Частота встречаемости жалоб у пациентов с АВМ головы и шеи
Жалобы |
Количество пациентов, n (%) |
|
|
|
|
Наличие деформации в области АВМ |
46 (100) |
|
|
|
|
Кровотечения в анамнезе |
10 |
(21,7) |
|
|
|
Боль |
13 |
(28,3) |
|
|
|
Пульсация |
9 (19,6) |
|
|
|
|
Рост мальформации |
13 |
(28,3) |
|
|
|
Изъязвление |
4 |
(8,7) |
|
|
|
Эстетические жалобы |
23 |
(50,0) |
|
|
|
Функциональные нарушения |
7 (15,2) |
|
|
|
|
Жалобы на спонтанные кровотечения в анамнезе (21,7 %) наиболее часто возникали у пациентов с внутрикостными АВМ и у пациентов с АВМ,
расположенными в области носа, в том числе в области спинки носа. У пациентов с АВМ нижней челюсти кровотечения были связаны с удалением зубов,
76
проведением оперкулэктомии. У пациентов с АВМ мягких тканей в области носа во всех случаях, кроме одного, (6,5 %) в анамнезе отмечались частые спонтанные носовые кровотечения. Также частые носовые кровотечения отмечал пациент с АВМ, локализованной в теменной и лобно-височной области, одним из афферентных сосудов которой была глазничная артерия пораженной стороны.
Жалобы на наличие пульсации предъявляли 19,6 %. Почти у трети пациентов (28,3 %) имелись жалобы на рост АВМ. Кроме того, 3 (6,5 %) пациента отмечали периодическое изменение размеров СМ, характеризующееся ее увеличением с последующим уменьшением и далее снова увеличением, причем 1
пациент (2,2 %) отмечал, что изменение размеров АВМ носит сезонный характер.
Жалобы на наличие эрозии были у 4 пациентов (8,7 %).
Функциональные жалобы наиболее часто предъявляли пациенты (15,2 %), у
которых СМ частично локализовалась в области верхнего или нижнего века, что по разным причинам мешало зрению пациентов.
Эстетические жалобы закономерно намного чаще предъявляли женщины –
16 пациенток (34,8 %) из 23 (50,0 %), чем мужчины – 7 пациентов (15,2 %).
Достоверной зависимости наличия эстетических жалоб от локализации АВМ или возраста обнаружено не было.
АВМ в большинстве случаев локализовались в области мягких тканей головы и шеи. По данным клинического исследования, у 40 (86,96 %) пациентов были диагностированы АВМ мягких тканей головы и шеи, у 6 (13,04 %) -
внутрикостные АВМ. У 17 (42,5 %) пациентов из всех пациентов с АВМ мягких тканей головы и шеи (86,96 %) СМ располагалась в одной анатомической области, у 15 (37,5 %) занимала две области, а у 8 (20,0 %) – от 3 до 5
анатомических областей. У пациентов с внутрикостными АВМ во всех случаях была поражена одна анатомическая область – нижняя челюсть.
Частота локализации АВМ мягких тканей у пациентов, которым было проведено обследование и лечение, коррелирует с данными архивных историй болезни. Чаще АВМ мягких тканей (Рисунок16) располагались в лобной (21,3 %)
височной (16,0 %) и щечной (12,0 %) области, несколько реже – в области век (6,7
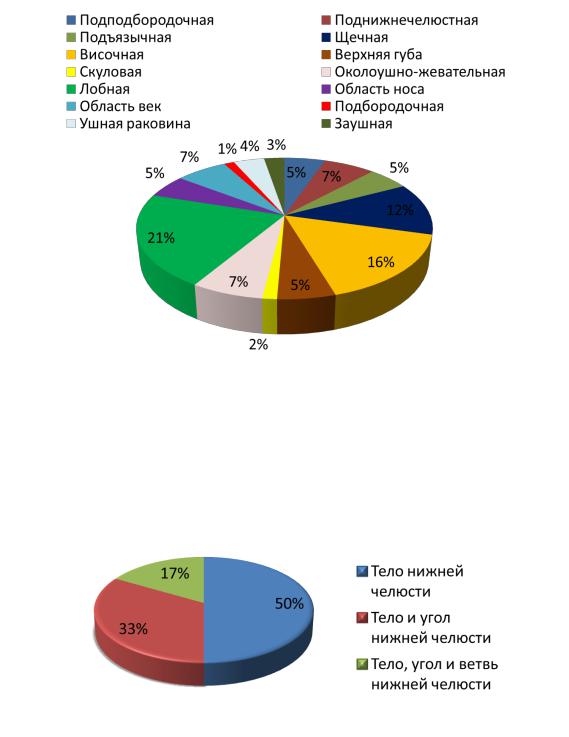
77
%), поднижнечелюстной области (6,7 %) и околоушно-жевательной области (6,7 %). Более редко АВМ локализовались в подподбородочной (5,3 %), подъязычной области (5,3 %), в области верхней губы (5,3 %), носа (5,3 %), ушной раковины
(4,0 %), и еще реже – в заушной области (2,7 %), подбородочной (1,3 %) и
скуловой области (1,3 %).
Рисунок 16. Локализация АВМ мягких тканей
Внутрикостные АВМ у 3 пациентов (50 %) локализовались в области тела нижней челюсти, у 2 (33 %) – в области тела и угла нижней челюсти и у 1
пациента (17 %) – в области тела, угла и ветви нижней челюсти (Рисунок 17).
Рисунок 17. Локализация АВМ нижней челюсти

78
Из всех АВМ головы и шеи у 7 пациентов (15,2 %) поражения локализовались поверхностно, у 29 (63,0 %) распространялись на глубже лежащие структуры, доходя до костных, у 4 (8,7 %) полностью располагалось в толще мягких тканей, не имея сосудистых проявлений на коже и слизистой оболочке полости рта. У 6 пациентов (13,0 %) локализовались внутри нижней челюсти, при этом в 5 случаях из них (10,9 %) имелись значительные или незначительные проявления поверхностного характера в виде АВМ мягких тканей (Рисунок 18а).
Аналогично у 5 (10,9 %) пациентов с АВМ мягких тканей в процессе исследования было выявлено повреждение прилежащих костных структур
(Рисунок 18б).
а |
б |
|
Рисунок 18. Пациентка с АВМ нижней челюсти справа. Определяется АВМ нижней губы (а). Пациентка с АВМ верхней губы права. Определяется АВМ твердого неба (б).
При анализе размеров АВМ мягких тканей головы и шеи по результатам собственных исследований (Таблица 5) были получены данные, соответствующие архивным. Продольный и поперечный размеры АВМ варьировали от 2 до 11 см и от 2 до 12 см соответственно. В среднем, продольный и поперечный размеры мальформации составили 5, 56 ± 2,04 см и 5,18 ± 1,85 см соответственно, что очень незначительно отличается от размеров, полученных при анализе архивного материала. Аналогично, наиболее часто встречались АВМ средних размеров – у 25 пациентов (54,3 %), реже обширные – у 9 пациентов (19,6 %) и небольшие СМ
– в 6 случаях (13,0 %).
79
Таблица 5. Распределение пациентов с АВМ мягких тканей головы и шеи в
зависимости от размеров (n; %)
Размеры |
Количество пациентов |
|
|
n (%) |
|
|
|
|
Небольшие – d < 3 см |
6 |
(13,0) |
|
|
|
Средние –d= 3-8 см |
25 (54,3) |
|
|
|
|
Обширные – d >8 см |
9 |
(19,6) |
|
|
|
Итого: |
40 |
(86,96) |
|
|
|
Размеры АВМ нижней челюсти составляли от 3,5 х 1,5 см до 9,0 х 6,0 см (в
области ветви нижней челюсти) (Таблица 6). Были определены средние значения продольного размера: 5,2 ± 1,97 см и поперечного размера: 2,7 ± 1,69 см. У 1
пациентки (2,2 %) была небольшая АВМ нижней челюсти, у 4 (8,7 %) пациентов – АВМ средних размеров и у 1 пациента (2,2 %) – обширная внутрикостная АВМ.
Таким образом, как и в архивных данных, более часто встречались АВМ нижней челюсти средних размеров.
Таблица 6. Распределение пациентов в зависимости от размеров
внутрикостных АВМ (n; %)
Размеры |
|
Количество пациентов, n (%) |
|
|
|
Небольшие: |
|
1 (2,2) |
от 1х1.5 до 4х2 см |
|
|
|
|
|
Средние: |
|
4 (8,7) |
от 3х1.5 до 6х2,5 см |
|
|
|
|
|
Обширные: |
|
1 (2,2) |
более, чем 6х2,5 |
см |
|
|
|
|
Итого: |
|
6 (13,0) |
|
|
|

80
Клиническая картина АВМ мягких тканей головы и шеи имела достаточно типичный характер, при котором стойко выявлялась группа патогномоничных симптомов. Это позволяет с высокой точностью поставить правильный диагноз на этапе клинического исследования.
При первичном поражении костной ткани результаты опроса и клинического исследования позволяют заподозрить диагноз АВМ, однако требуется проведение дополнительных лучевых методов исследования для уточнения диагноза.
Втаблице 7 приведены основные клинические признаки АВМ, выявленные
упациентов при первичном обследовании.
Таблица 7. Распределение больных с АВМ головы и шеи по наличию
симптомов заболевания
Симптом заболевания |
Количество больных |
|
|
n (%) |
|
|
|
|
Наличие асимметрии лица, деформации |
46 (100) |
|
мягких тканей, костных структур, органов |
|
|
Пульсация, определяемая пальпаторно |
35 |
(76,1) |
|
|
|
Изменение окраски кожных покровов, |
33 |
(71,7) |
слизистых полости рта, выраженный |
|
|
сосудистый рисунок |
|
|
Симптом «наполнения» |
14 |
(30,4) |
|
|
|
Боль при пальпации |
9 (19,6) |
|
|
|
|
Функциональные нарушения |
7 (15,2) |
|
|
|
|
Изъязвления, эрозии |
4 |
(8,7) |
|
|
|
Систоло-диастолическое дрожание/шум в |
2 |
(4,4) |
области АВМ |
|
|
Подвижность зубов |
1 |
(2,2) |
|
|
|
