
3 курс / Патологическая анатомия / СтруковСеровПатологическая_анатомия_2015
.pdf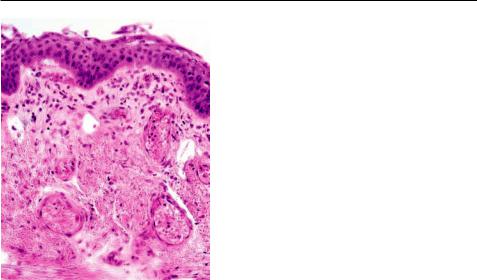
Общая патологическая анатомия
ется в рубцах, в стенке аорты при атеросклерозе, в строме мышц, в капсуле заживших очагов первичного туберкулеза, в строме опухолей. Образованию хрящевой и костной тканей всегда предшествует выраженная в разной степени пролиферация молодых клеток соединительной ткани, дифференцирующихся в направлении хондро- и остеобластов.
Своеобразный вид метаплазии — миелоидная метаплазия селезенки, лимфатических узлов, возникновение очагов внекостномозгового кроветворения.
Дисплазия — выраженные нарушения пролиферации и дифференцировки эпителия с развитием клеточной атипии и нарушением гистоархитектоники. Клеточная атипия проявляется в разной величине и форме клеток, увеличении ядер и их гиперхромии,
увеличение количества фигур митоза, атипичных митозах. Нарушения гистоархитектоники при дисплазии проявляются потерей полярности эпителия, а иногда и тех его черт, которые характерны для данной ткани или органа (потеря гистоили органоспецифичности эпителия). Однако базальная мембрана не нарушена. Дисплазия — понятие не клеточное, а тканевое.
В соответствии со степенью пролиферации и выраженностью клеточной и тканевой атипии выделяют три степени дисплазии: I степень — легкая (малая), II степень — умеренная (средняя) и III степень — тяжелая (значительная).
Дисплазия встречается главным образом при воспалении и регенерации. Она отражает нарушение пролиферации и дифференцировки клеток. Ее начальные степени (I и II степени) трудноотличимы от патологической регенерации, особенно учитывая возможность дисплазии метаплазированного эпителия. Эти степени дисплазии часто обратимы. Тяжелая дисплазия (III степень) редко подвергается обратному развитию, ее рассматривают как предрак. Иногда ее трудно отличить от карциномы in situ (рак на месте). Это прослежено при изучении материала повторных биопсий при раке шейки матки, желудка и других органов.
РЕГЕНЕРАЦИЯ ОТДЕЛЬНЫХ ТКАНЕЙ И ОРГАНОВ
Репаративная регенерация крови отличается от физиологической, прежде всего, большей интенсивностью. Активный красный костный мозг появ-
Глава 8. Регенерация |
241 |
ляется в длинных трубчатых костях на месте жирового костного мозга т.е. происходит миелоидное превращение жирового костного мозга. Жировые клетки вытесняются растущими островками кроветворной ткани, которая заполняет костно-мозговой канал и выглядит сочной, темно-красной. Кроме того, кроветворение начинает происходить вне костного мозга —
внекостномозговое, или экстрамедуллярное, кроветворение. Очаги экстрамедуллярного (гетеротопического) кроветворения в результате выселения из костного мозга стволовых клеток появляются во многих органах и тканях: селезенке, печени, лимфатических узлах, слизистых оболочках, жировой клетчатке.
Регенерация крови резко угнетена при лучевой болезни, апластической анемии, алейкии, агранулоцитозе или извращена при злокачественной анемии, полицитемии, лейкозе. В кровь при этом поступают незрелые, функционально неполноценные и быстро разрушающиеся форменные элементы — патологическая регенерация крови.
Репаративные возможности органов кроветворной и иммунокомпетентной систем неоднозначны. Костный мозг обладает очень высокими пластическими свойствами и может восстанавливаться даже при значительных повреждениях. Лимфатические узлы хорошо регенерируют, если сохранены связи приносящих и выносящих лимфатических сосудов с окружающей их соединительной тканью. Регенерация ткани селезенки при повреждении, как правило, неполная, погибшая ткань замещается рубцом.
Регенерация кровеносных и лимфатических сосудов протекает неоднозначно в зависимости от их калибра.
Микрососуды обладают большей способностью регенерировать, чем крупные сосуды. Новообразование микрососудов происходит почкованием или
аутогенно. При регенерации сосудов |
|
|
почкованием (рис. 8-3) в их стенке |
|
|
появляются боковые |
выпячивания |
|
усиленно делящихся эндотелиальных |
|
|
клеток (ангиобластов). |
Образуются |
|
тяжи из эндотелия с просветом, в них |
|
|
поступает кровь или лимфа из мате- |
|
|
ринского сосуда. Другие элементы |
|
|
сосудистой стенки образуются за счет |
|
|
дифференцировки эндотелия и окру- |
|
|
жающих сосуд соединительнотканных |
|
|
клеток. В сосудистую стенку врастают |
|
|
нервные волокна из предсуществу- |
|
|
ющих нервов. Аутогенное новообразо- |
|
|
вание сосудов состоит в появлении |
|
|
в соединительной ткани очагов недиф- |
|
|
ференцированных клеток. В них обра- |
|
|
зуются щели, в которые открываются |
|
|
предсуществующие капилляры и изли- |
Рис. 8-3. Регенерация сосудов путем |
|
вается кровь. Молодые клетки соеди- |
почкования |
|

242 |
Общая патологическая анатомия |
нительной ткани, дифференцируясь, образуют эндотелиальную выстилку и другие элементы стенки сосуда.
Крупные сосуды не обладают достаточными пластическими свойствами. При повреждении их стенки восстанавливаются лишь структуры внутренней оболочки, ее эндотелиальная выстилка; элементы средней и наружной оболочек обычно замещаются соединительной тканью, что нередко ведет к сужению или облитерации просвета сосуда.
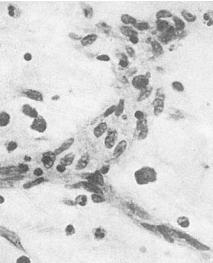
Регенерация соединительной ткани начинается с пролиферации молодых мезенхимальных элементов и новообразования микрососудов. Образуется молодая, богатая клетками и тонкостенными сосудами соединительная ткань — сочная, темно-красная ткань с зернистой, усыпанной крупными гранулами поверхностью, — грануляционная ткань. Гранулы — выступающие над поверхностью петли новообразованных тонкостенных сосудов, которые составляют основу грануляционной ткани. Между сосудами расположены недифференцированные лимфоцитоподобные клетки соединительной ткани, лейкоциты, плазматические клетки и лаброциты (рис. 8-4). В дальнейшем происходит созревание грануляционной ткани, в основе которого лежит дифференцировка клеточных элементов, волокнистых структур и сосудов. Количество гематогенных элементов уменьшается, а фибробластов — увеличивается. В связи с синтезом фибробластами коллагена в межклеточном пространстве образуются аргирофильные, а затем и коллагеновые волокна. Синтез фибробластами гликозаминогликанов способствует образованию основного вещества соединительной ткани. По мере созревания фибробластов количество коллагеновых волокон увеличивается, они группируются в пучки; одновременно уменьшается количество сосудов, они
Рис. 8-4. Грануляционная ткань. Между тонкостенными сосудами много недифференцированных клеток соединительной ткани и аргирофильных волокон
Глава 8. Регенерация |
243 |
Рис. 8-5. Первичное костное сращение. Интермедиарная костная мозоль (указана стрелкой), спаивающая отломки кости (по Г.И. Лаврищевой)
дифференцируются в артерии и вены. Созревание грануляционной ткани завершается образованием грубоволокнистой рубцовой ткани.
Образование соединительной ткани происходит не только при ее повреждении, но и при неполной регенерации других тканей, при организации (инкапсуляции), заживлении ран, продуктивном воспалении.
Созревание грануляционной ткани может иметь отклонения. Воспаление в грануляционной ткани приводит к задержке ее созревания, а чрезмерная синтетическая активность фибробластов — к избыточному образованию коллагеновых волокон с последующим резко выраженным их гиалинозом. В таких случаях образуется рубцовая ткань в виде опухолевидного образования синюшно-красного цвета, которая возвышается над поверхностью кожи в виде келоида. Келоидные рубцы образуются после различных травм кожи, особенно после ожогов.
Регенерация жировой ткани происходит за счет новообразования соединительнотканных клеток, которые превращаются в жировые клетки (адипозоциты) путем накопления в цитоплазме липидов. Жировые клетки складываются в дольки, между которыми расположены соединительнотканные прослойки с сосудами и нервами. Регенерация жировой ткани может происходить из ядросодержащих остатков цитоплазмы жировых клеток.
Регенерация костной ткани после перелома зависит от степени разрушения кости, качества репозиции отломков, местных условий (состояния кровообращения, воспаления). При неосложненном переломе, неподвижных костных отломках происходит первичное сращение кости (рис. 8-5). Оно начинается врастанием в дефект и гематому между отломками кости молодых мезенхимальных элементов и сосудов. Возникает предварительная соединительнотканная мозоль, в которой сразу же начинается образование
244 |
Общая патологическая анатомия |
кости, которое связано с активацией и пролиферацией остеобластов в зоне повреждения, прежде всего в перио- и эндостате. В остеогенной фиброретикулярной ткани появляются малообызвествленные костные балочки, количество которых нарастает.
Образуется предварительная костная мозоль. В дальнейшем она созревает и превращается в зрелую пластинчатую кость. Образуется окончательная костная мозоль, которая по своему строению отличается от костной ткани лишь беспорядочным расположением костных перекладин. После того как кость начинает выполнять свою функцию и появляется статическая нагрузка, вновь образованная ткань с помощью остеокластов и остеобластов подвергается перестройке, появляется костный мозг, восстанавливаются васкуляризация и иннервация. При нарушении местных условий регенерации кости (расстройстве кровообращения), подвижности отломков, обширных диафизарных переломах происходит вторичное костное сращение (рис. 8-6). Для него характерно образование между костными отломками сначала хрящевой ткани, на основе которой строится костная ткань — предварительная костно-хрящевая мозоль, которая со временем превращается в зрелую кость. Вторичное костное сращение встречается значительно чаще и продолжается длительнее.
При неблагоприятных условиях регенерация костной ткани может быть нарушена. При инфицировании раны регенерация кости задерживается. Костные осколки, которые при нормальном течении регенерации выполняют функцию каркаса для новообразованной костной ткани, в условиях нагноения раны поддерживают воспаление и тормозят регенерацию. Иногда первичная костно-хрящевая мозоль не дифференцируется в костную. В этих случаях концы сломанной кости остаются подвижными, образуется ложный сустав. Избыточная продукция костной ткани в ходе регенерации приводит к появлению костных выростов — экзостозов.
Регенерация хрящевой ткани, в отличие от костной, происходит обычно неполно. Лишь небольшие ее дефекты замещаются новообразованной тканью за счет камбиальных элементов надхрящницы — хондробластами. Эти клетки создают основное вещество хряща, затем превращаются в зрелые хрящевые клетки. Крупные дефекты хряща замещаются рубцовой тканью.
Регенерация мышечной ткани, ее возможности и формы различны
взависимости от вида ткани. Гладкие мышцы, клетки которых обладают способностью к митозу и амитозу, при незначительных дефектах регенерируют достаточно полно. Значительные участки повреждения гладких мышц замещаются рубцом, при этом сохранившиеся мышечные волокна гипертрофируются. Образование гладких мышечных волокон происходит путем превращения (метаплазии) элементов соединительной ткани. Так образуются пучки гладких мышечных волокон в плевральных спайках,
вподвергаемых организации тромбах, в сосудах при их дифференцировке. Поперечнополосатые мышцы регенерируют лишь при сохранении сарко-
леммы. Внутри трубок из сарколеммы регенерируют ее органеллы, в результате чего появляются клетки — миобласты. Они вытягиваются, количество ядер в них увеличивается, в саркоплазме дифференцируются миофибрил-

Глава 8. Регенерация |
245 |
а
б |
|
в |
Рис. 8-6. Вторичное костное сращение (по Г.И. Лаврищевой): а — костно-хрящевая периостальная мозоль; участок костной ткани среди хрящевой (микроскопическая картина); б — периостальная костно-хрящевая мозоль (гистотопограмма через 2 мес после операции): 1 — костная часть, 2 — хрящевая часть, 3 — отломки кости; в — периостальная мозоль, спаивающая смещенные отломки кости
246 |
Общая патологическая анатомия |
лы, и трубки сарколеммы превращаются в поперечнополосатые мышечные волокна. Регенерация скелетных мышц может быть связана и с клеткамисателлитами, которые расположены под сарколеммой, т.е. внутри мышечного волокна, и являются камбиальными. При травме клетки-сателлиты начинают усиленно делиться, затем дифференцируются и обеспечивают восстановление мышечных волокон. Если при повреждении мышцы целостность волокон нарушена, то на концах разрывов возникают колбообразные выбухания, которые содержат большое количество ядер — мышечные почки. При этом непрерывность волокон не восстанавливается. Место разрыва заполняется грануляционной тканью, превращающейся в рубец, — мышечную мозоль. Регенерация мышцы сердца при ее повреждении, как и при повреждении поперечнополосатой мускулатуры, заканчивается рубцеванием дефекта. Однако в сохранившихся мышечных волокнах происходит интенсивная гиперплазия ультраструктур, что ведет к гипертрофии волокон и восстановлению функции органа (см. рис. 7-2).
Регенерация эпителия в большинстве случаев достаточно полная, так как он обладает высокой регенераторной способностью. Особенно хорошо регенерирует покровный эпителий. Восстановление многослойного плоского ороговевающего эпителия возможно даже при довольно крупных дефектах кожи. При регенерации эпидермиса в краях дефекта происходит усиленное размножение клеток зародышевого (камбиального), росткового (мальпигиева) слоев. Образуемые эпителиальные клетки сначала покрывают дефект одним слоем. В дальнейшем пласт эпителия становится многослойным, клетки его дифференцируются, и он приобретает все признаки эпидермиса, включающего ростковый, зернистый блестящий и роговой слои на подошвах и ладонной поверхности кистей. При нарушении регенерации эпителия кожи образуются незаживающие язвы, нередко с разрастанием в их краях атипичного эпителия, что может послужить основой рака кожи.
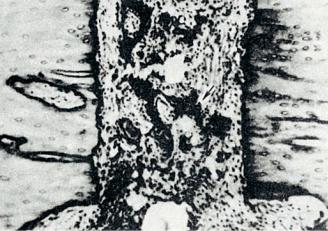
Покровный эпителий слизистых оболочек (многослойный плоский неороговевающий, переходный, однослойный призматический и многоядерный мерцательный) регенерирует таким же образом, как и многослойный плоский ороговевающий. Дефект слизистой оболочки восстанавливается за счет пролиферации клеток, выстилающих крипты и выводные протоки желез. Недифференцированные уплощенные клетки эпителия сначала покрывают дефект тонким слоем (рис. 8-7), затем клетки принимают форму, свойственную клеточным структурам соответствующей эпителиальной выстилки. Параллельно частично или полностью восстанавливаются и железы слизистой оболочки (например, трубчатые железы кишки, железы эндометрия).
Регенерация мезотелия брюшины, плевры и околосердечной сумки осуществляется делением сохранившихся клеток. На поверхности дефекта появляются сравнительно крупные кубические клетки, которые затем уплощаются. При небольших дефектах мезотелиальная выстилка восстанавливается быстро и полно.
Для восстановления покровного эпителия и мезотелия важно состояние подлежащей соединительной ткани, так как эпителизация любого дефекта

Глава 8. Регенерация |
247 |
возможна лишь после заполнения его грануляционной тканью.
Регенерация специализированного эпителия печени, поджелудочной железы, почек, желез внутренней секреции, легочных альвеол осуществляется по типу регенерационной гипертрофии. В участках повреждения ткань замещается рубцом, а по его периферии происходят гиперплазия и гипертрофия клеток паренхимы. В печени участок некроза всегда подвергается рубцеванию, однако в остальной ее части происходят интенсивное образование клеток и гиперплазия внутриклеточных стуктур с их гипертрофией. В результате этого исходная масса и функция органа быстро восстанавливаются. Регенераторные
возможности печени безграничны. Рис. 8-7. Регенерация эпителия в дне
В поджелудочной железе регенераторные процессы хорошо выражены как в экзокринных отделах, так и в пан-
креатических островках, причем эпителий экзокринных желез становится источником восстановления островков. В почках при некрозе эпителия канальцев происходит размножение сохранившихся нефроцитов и восстановление канальцев, однако лишь при сохранении тубулярной базальной мембраны. При ее разрушении (тубулорексисе) эпителий не восстанавливается и каналец замещается соединительной тканью. Погибший канальцевый эпителий не восстанавливается и в том случае, если одновременно с канальцем погибает сосудистый клубочек. При этом на месте погибшего нефрона разрастается рубцовая соединительная ткань, а окружающие нефроны подвергаются регенерационной гипертрофии. В железах внутренней секреции восстановление представляет неполную регенерацию. В легком после удаления отдельных долей в оставшейся части происходят гипертрофия и гиперплазия тканевых элементов. Регенерация специализированного эпителия органов может протекать атипично, что ведет к разрастанию соединительной ткани, структурной перестройке и деформации органа — циррозу (циррозу печени, нефроциррозу, пневмоциррозу).
Регенерация разных отделов нервной системы происходит неоднозначно. В головном и спинном мозге ганглиозные клетки вновь не образуются, при их разрушении восстановление функции возможно лишь за счет внутриклеточной регенерации сохранившихся клеток. Невроглии, особенно микроглии, свойственна клеточная форма регенерации. Дефекты ткани головного и спинного мозга обычно заполняются пролиферирующими клетками невроглии — глиальными (глиозными) рубцами. При повреждении веге-
248 |
Общая патологическая анатомия |
тативных узлов наряду с гиперплазией ультраструктур клеток происходит и их образование. При нарушении целостности периферического нерва регенерация происходит за счет центрального отрезка, сохранившего связь с клеткой, периферический отрезок погибает. Размножающиеся клетки шванновской оболочки погибшего периферического отрезка нерва располагаются вдоль него и образуют футляр — бюнгнеровский тяж, в который врастают регенерирующие осевые цилиндры из проксимального отрезка. Регенерация нервных волокон завершается их миелинизацией и восстановлением нервных окончаний. Регенерационная гиперплазия рецепторов, перицеллюлярных синаптических приборов и эффекторов иногда сопровождается гипертрофией их концевых аппаратов. Если регенерация нерва нарушается (вследствие значительного расхождения частей нерва, воспаления), то в месте его перерыва образуется рубец, в котором беспорядочно располагаются регенерировавшие осевые цилиндры проксимального отрезка нерва. Аналогичные разрастания возникают на концах перерезанных нервов в культе конечности после ее ампутации. Разрастания, образованные нервными волокнами и фиброзной тканью называются ампутационными невромами.
ЗАЖИВЛЕНИЕ РАН
Заживление ран протекает по законам репаративной регенерации. Темпы заживления ран, его исходы зависят от глубины раны, структурных особенностей органа, общего состояния организма, применяемых методов лечения. По И.В. Давыдовскому (1952) выделяют следующие виды заживления ран:
–непосредственное закрытие дефекта эпителиального покрова;
–заживление раны под струпом;
–первичным натяжением;
–вторичным натяжением, или через нагноение.
Непосредственное закрытие дефекта эпителиального покрова — простейшее заживление, заключающееся в наползании эпителия на поверхностный дефект и закрытии его эпителиальным слоем. Наблюдаемое на роговице, слизистых оболочках заживление под струпом касается мелких дефектов, на поверхности которых быстро возникает подсыхающая корочка (струп) из свернувшейся крови и лимфы. Эпидермис восстанавливается под корочкой, которая отпадает через 3–5 сут после ранения.
Заживление первичным натяжением наблюдают в ранах с повреждением не только кожи, но и подлежащей ткани, причем края раны ровные. Рана заполняется сгустками излившейся крови, что предохраняет края раны от дегидратации и инфекции. Под влиянием протеолитических ферментов нейтрофилов происходит частичный лизис сгустка крови, тканевого детрита. Нейтрофилы погибают, на смену им приходят макрофаги, которые фагоцитируют эритроциты, остатки поврежденной ткани; в краях раны обнаруживают гемосидерин. Часть содержимого раны удаляют
Глава 8. Регенерация |
249 |
в первый день ранения вместе с экссудатом самостоятельно или при обработке раны — первичное очищение. На 2–3-и сутки в краях раны появляются растущие навстречу друг другу фибробласты и новообразованные капилляры, грануляционная ткань, пласт которой при первичном натяжении не достигает больших размеров. К 10–15-м суткам она полностью созревает, раневой дефект эпителизируется, и рана заживает нежным рубчиком. В хирургической ране заживление первичным натяжением ускорено
всвязи с тем, что ее края стягивают нитями шелка или кетгута, вокруг которых скапливаются рассасывающие их гигантские клетки инородных тел, не мешающие заживлению.
Заживление вторичным натяжением, или через нагноение (или заживление посредством гранулирования), наблюдают обычно при обширных ранениях, сопровождаемых размозжением и омертвением тканей, проникновением
врану инородных тел, микроорганизмов. На месте раны возникают кровоизлияния, травматический отек краев раны, быстро появляются признаки демаркационного гнойного воспаления на границе с омертвевшей тканью, наблюдается расплавление некротических масс. В течение первых 5–6 сут
происходит отторжение некротических масс — вторичное очищение раны, и в краях раны начинает развиваться грануляционная ткань. Грануляционная ткань, выполняющая рану, состоит из 6 переходящих друг в друга слоев: поверхностного лейкоцитарно-некротического слоя, поверхностного слоя сосудистых петель, слоя вертикальных сосудов, созревающего слоя, слоя горизонально расположенных фибробластов, фиброзного слоя. Созревание грануляционной ткани при заживлении раны вторичным натяжением сопровождается регенерацией эпителия. Однако при этом виде заживления раны всегда образуется рубец.
Контрольные вопросы и задания
1.Что такое регенерация? Назовите ее виды.
2.Чем отличается полная регенерация от неполной?
3.Перечислите виды патологической регенерации.
7.Назовите механизмы регенерации в разных органах.
8.Назовите механизмы регенерации сосудов.
9.Что такое дисплазия, в чем ее значение?
10.Перечислите виды заживления ран по И.В. Давыдовскому.
11.Что такое метаплазия? Назовите условия, способствующие ее развитию.
