
3 курс / Топографическая анатомия и оперативная хирургия / Основы_оперативной_хирургии_Жук_И_Г_
.pdf
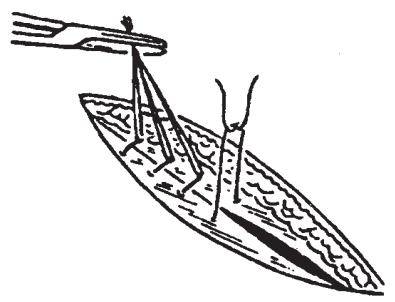
Рис. 19. Z-образный мышечный шов (по И. Литтманн, 1980).
1,5 - 2,0 см друг от друга (рис.19).
Переход на противоположную сторону осуществляется по диагонали: на другом крае раны вкол и выкол производятся параллельно и симметрично первым. При завязывании узла нить приобретает 8- об-разный ход.
Если мышца разъединена поперечно ходу мышечных волокон: вкол и выкол на одной стороне раны на расстоянии 1,0 см от края и через 1,5 - 2,0 см друг от друга.
Переход на противоположную сторону раны - по диагонали: вкол и выкол на одной стороне раны на расстоянии 1,0 см от края и через 1,5 - 2,0 см друг от друга. Таким образом, нить имеет Z-образ- ный ход, а при завязывании узла приобретает 8-образный.
Техника соединения апоневрозов и фасций
Апоневроз обладает низкими регенераторными свойствами, обусловливающими необходимость длительного соприкосновения соединяемых краев. При этом в качестве шовного материала применяются нерассасывающиеся (лавсан, капрон и др.) или медленно рассасывающиеся (шелк, максон, полидиаксанон и др.) нити. Соединяемые края рассеченного апоневроза подвергаются сильному на-
71
PDF created with pdfFactory Pro trial version www.pdffactory.com
тяжению, возникающему при физической нагрузке, поэтому к накладываемым на апоневроз швам предъявляется требование высокой механической прочности. Например, используются нити шелка № 4 - 6.
Тщательноесопоставлениекраев апоневроза, исключающееинтерпозию жировой ткани, обеспечиваетнадежностьзаживления и предупреждает образование послеоперационных грыж. При сшивании апоневроза его края следует мобилизовать только на участке наложенияшвов, потому чтоширокаямобилизация краев апоневроза приводит к нарушению его питания и некрозу. Линия шва апоневроза (фасции) должна быть подвижна по отношению к глубже расположенным образованиям.
Соединение апоневроза можнопроизводить с помощьюузлового шва. При этом вкол иглы производится на 0,8 - 1,0 см от края разреза, выкол - симметрично на противоположной стороне. Необходимо следить, чтобы в шов не была захвачена жировая клетчатка или другие ткани. Узел завязывается так, чтобы он не находился на линии соединениякраев (рис. 20).
Рис. 20. Узловой шов апоневроза.
72
PDF created with pdfFactory Pro trial version www.pdffactory.com

При угрозе расхождения краев апоневроза и для предупреждения прорезывания наложенных швов рекомендуется накладывать П- образный узловой шов. Вколиглы производится на одном крае, а выкол симметрично на другом, не прерываясь, отступя 1,5 -2,0 см от ранее наложенного стежка. Нить проводится аналогичным образом в обратном направлении через оба края апоневроза. Выкол иглы производится на одном и том же крае апоневроза, что и вкол. При завязывании узлов края апоневроза приходят в соприкосновение со своими внутренними поверхностями (рис. 21).
Иногда используется съемный апоневротический шов, который накладывается в виде непрерывногоматрацногошва. Оба конца нити выводятся на кожу. Если одновременно накладывается съемный виутрикожный шов, тонити на апоневроз и кожу маркируются, так как снимаются в разные сроки: нить апоневроза снимается через 3 - 4 недели.
Рис. 21. П-образный шов апоневроза (по И. Литтманн, 1980).
73
PDF created with pdfFactory Pro trial version www.pdffactory.com

б
Рис. 22. Правильное (а) и неправильное (б) наложение швов на кожу.
Техника соединения кожи
Соединение краев кожи и подкожной жировой клетчатки производится при помощи узловых швов с использованием нерассасывающегося шовного материала и слабо изогнутой режущей иглы. Шов должен обеспечить соединение краев раны без образования «мертвого» пространства (остаточная полость в тканях), где может скапливаться тканевая жидкость. Это достигается точным сопоставление слоев раны (подкожной жировой клетчатки и кожи) и прошиванием на всю ее глубину (рис. 22).
74
PDF created with pdfFactory Pro trial version www.pdffactory.com
Прошиваниеобоих краев раны в один прием рекомендуется при наличии поверхностной раны.
Правый (или противоположный) край кожной раны фиксируют хирургическим пинцетом, приподнимая кожу навстречу игле. Острие иглы ставят перпендикулярно прокалываемой поверхности на расстоянии 0,5 - 1,0см от края раны (в зависимости от толщины и тургора кожи) и продвигают её в косом направлении вращательным движением кисти через кожу, подкожную клетчатку и поверхностную фасцию, постепенно переводя кисть из положения пронации в положениесупинации.
На этой же глубине проводят иглу строго симметрично через те же слои противоположной стенки раны, фиксируя пинцетом попеременно кожу и иглу. Хирургические пинцеты травмируют кожу, поэтому не следует сильно сдавливать пружину. Иглодержатель перемещают к острию иглы с другого края раны, захватывают иглу в месте выхода ее из кожи и выводят из тканей. Придерживая длинный конец нити тянут иглодержатель с иглой на себя и освобождают нить из иглы.
Расстояние между узлами - 0,5 - 2,0см, в зависимости от толщины кожи и подкожной клетчатки (чем они толще, тем больше расстояние).
Узлы располагаются сбоку от раны (не над ней!), чтобы не нарушать адаптацию ее краев и избежать давление узла на рубцовую ткань (возможны затруднения в образовании рубца).
При завязывании узла ассистент сопоставляет края раны при помощи двух хирургических пинцетов так, чтобы края были слегка вывернуты над поверхностью кожи. Если хирург работает один, то после наложения и завязывания всех швов он с помощью двух хирургических пинцетов устраняет дефекты сопоставления краев раны («запахивание» краев друг на друга, подворачивание краев в виде
75
PDF created with pdfFactory Pro trial version www.pdffactory.com
валика).
Более точное сопоставление слоев раны достигается двухмоментным прошиванем, при котором вкалывание иглы с одного края раны и выкалывание с другого производятся в два приема.
Первым приемом прокалывают слои одного края раны, фиксируют длинный конец лигатуры и выводят иглу из тканей описанным выше способом. При этом лигатуру не выводят из иглы. Вторым приемом прокалывают другой край раны (изнутри наружу) и выводят иглу из тканей и лигатуру из иглы обычным способом.
При большой толщинеподкожной клетчатки предварительнонакладывают на ее глубокие слои один ряд узловых кетгутовых швов (расстояние между швами 0,5 - 10 см, нити срезают на расстоянии 0,2—0,3 см над узлом). Затем вторым рядом швов сшивают кожу и поверхностный слой клетчатки по одномуиз описанных выше методов.
Нити обычно обрезают после наложения всех швов. Длина оставшихся концов нитей после их отсечения —0,8—1,0 см, что необходимо для удобства последующего снятия швов.
При правильном выполнении всех приемов наложения узловых швов края раны соприкасаются «слой в слой», не стянуты узлами, не подвернуты внутрь, не «запахнуты»друг на друга как полы одежды.
П-образный, или горизонтальный, матрацный кожный шов применяется при затруднениях в сопоставлении краев раны. Представляет собой комбинацию непрерывного наложения двух простых узловых швов (1 + 1): иглу вкалывают, широко захватывая эпидермис, дерму и подкожную основу, выкол — симметрично на другом краю раны; отступя на расстояние одного стежка, иглу проводят в обратном направлении. Выкол на стороне вкола. Завязывается узел и сопоставляются края раны.
Вертикальный матрацный кожный шов Донати применяетсяпри
76
PDF created with pdfFactory Pro trial version www.pdffactory.com

большой глубине раны и необходимости поэтапного зашивания (рис. 23). Вкол иглы производится на расстоянии 2 см от края раны, выкол на противоположном крае симметричновколуна расстоянии 2 см от края раны. Игла проходит как можно глубже, захватывая дно раны.
Рис. 23. Вертикальный матрацный шов по Donati. Этот шов устраняет возможность образования полости между слоями (а). Между швами по Donati можно накладывать поверхностные кожные швы (б) (по И. Литтманн, 1980).
В обратном направлении игла проводится по вертикали выше на расстоянии 0,5 см от краев раны в слое собственно кожи.
Как альтернатива простому узловому шву применяется непрерывный внутрикожный шов. Он обладает хорошим косметическим эффектом благодаря хорошей адаптации краев раны и сохраненной микроциркуляции.
Выполняется с помощью атравматической иглы и прочной синтетической нити. Игла вкалывается на расстоянии 1 см от угла раны. Свободный конец нити завязывается на марлевом шарике.
Лигатура проводится в слое собственно кожи в плоскости па-
77
PDF created with pdfFactory Pro trial version www.pdffactory.com
раллельноее поверхности: вначале вкол и выкол производятся в дерме с одного края раны; а затем на другом краю раны. При этом место выкола на одном краю раны должно соответствовать месту вкола на другом краю раны. Нить следует держать в постоянном натяжении и после каждого выкола она подтягивается.
Шов заканчивается вколом в угол, выкол производится, отступая от угла раны на 1 см. Нить завязывается на марлевом шарике. При выраженной подкожной клетчатке ее можно соединять аналогичным съемным швом.
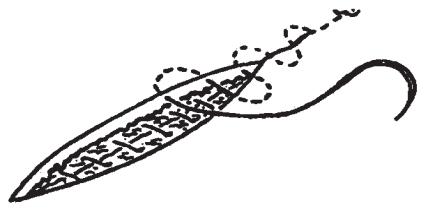
Если ушиваются длинные раны, тошов прерывается через каждые 6—8 см. При этом нить выводится на боковую поверхность раны и завязывается на марлевом шарике (рис. 24).
Рис. 24. Непрерывный съемный внутрикожный шов (по М.П. Бурых, 1999).
Удаление кожных узловых швов
Инструменты: хирургический пинцет, ножницы.
Для снятия узлового шва фиксируют хирургическим пинцетом концы шовных нитей и узел, приподнимают и подтягивают их понаправлению кожного рубца настолько, чтобы из лигатурного канала
78
PDF created with pdfFactory Pro trial version www.pdffactory.com

показалась влажная, белая часть нити длиной 0,1 - 0,2 см. Эту часть разрезают при помощи ножниц и пинцетом удаляют нить из канала (рис. 25). Таким образом через ткани проходит только та часть нити; которая там и находилась; а загрязненные (наружные) участки не инфицируютткани.
Механический шов
Использование аппаратов дляналожениямеханического шва позволяет обеспечить равномерность стежков в руках любого хирурга, точно сопоставлять сшиваемые края органов, получать узкую полосу ткани между линией швов и линией разреза, которая удовлетворительно кровоснабжается, и минимально травмировать стенки сшиваемых органов. Немалое значение имеет нейтральность шовногоматериала — тантала, вызывающего весьма ограниченную, преимущественно продуктивную, реакцию в тканях. Сшивающие аппараты создаютлучшие условиядлязаживленияран, снижаюткровопотерю, повышают асептичность и значительно позволяют сократить время оперативного вмешательства.
Рис. 25. Снятие кожных швов (по Ю.М. Лопухину, 1989).
79
PDF created with pdfFactory Pro trial version www.pdffactory.com
Хирургическая обработка ран
Все раны, нанесенные вовнебольничной обстановке, необходимо рассматривать как микробно-загрязненные, требующие хирургической обработки.
Хирургическую обработку раны следует производить как можно раньше для уменьшения в ней количеста нежизнеспособных тканей, служащих благоприятной средой для микроорганизмов.
Различают первичную и вторичную хирургическую обработку
ран.
Хирургическая обработка инфицированной раны включает: а) широкое рассечение раны со вскрытием затеков и карманов; б) иссечение всех некротических нежизнеспособных и пропитанных гноем тканей. Хирургическая обработка раны может быть полной — иссечение гнойной раны в пределах здоровых тканей, и частичной
— рассечение раны и удаление наиболее крупных участков некроза или дополнительное вскрытие затеков.
Под первичной хирургической обработкой раны следует понимать оперативное вмешательство, произведенное впервые по первичным показаниям — поповодуналичияинфицированной раны или гнойногоочага
По срокам выполнения различают раннюю, отсроченную и позднюю хирургическую обработку.
Ранняя первичная хирургическая обработка проводится в первые 24 часа после ранения. Её цель - предупреждение развития инфекции в ране.
Отсроченная первичная хирургическая обработка решает также задачу, что и рання, выполняется в облее поздние сроки (до 48 часов) при условии предварительногоприменения антибиотиков.
Поздняя первичная хирургическая обработка направлена не на
профилактику, а на лечение раневой инфекции. Лицам, получавшим
80
PDF created with pdfFactory Pro trial version www.pdffactory.com
