
4 курс / Фак. Терапия / ВБ ССС книга
.pdf
Основным показателем, характеризующим систолическую функцию сердца, является величина сердечного выброса. Сердечный выброс (или минутный объем крови — МО) — это количество крови, выбрасываемой желудочком в минуту. В норме эта величина варьирует в широких пределах: при необходимости сердечный выброс может увеличиваться в 3–5 раз по сравнению с покоем. Сердечный выброс рассчитывается следующим образом:
где МО — минутный объем крови (сердечный выброс), УО — ударный объем, ЧСС — частота сердечных сокращений.
Помимо величины сердечного выброса (МО), в клинике рассчитывают и другие показатели, часть из которых, по сути, являются производными МО и ЧСС:
· ударный объем (УО) — количество крови, выбрасываемой желудочком в магистральный сосуд при каждом сокращении:
где КДО — конечно-диастолический, а КСО — конечно-систолический объемы желудка;
· фракцию выброса (ФВ) — отношение УО к конечно-диастолическому объему желудочка (в %):
где ФВ — фракция выброса, УО — ударный объем; КДО — конечно-диастолический объем желудочка, КСО — конечно-систолический объем.
Фракция выброса (ФВ) — важнейший интегральный показатель систолической функции сердца, указывающий, какая часть конечно-диастолического объема крови (КДО) выбрасывается из желудочков во время их систолы.
· Сердечный индекс (СИ), который представляет собой отношение МО крови к площади поверхности тела (S, м2). СИ вычисляют по формуле:
При этом площадь поверхности тела (S) определяют по номограмме (рис. 1.28) или рассчитывают по специальной формуле:
· ударный индекс (УИ) — отношение ударного объема к площади поверхности тела (S, м2). УИ вычисляют по формуле:
31

где S — площадь поверхности тела (м2).
Для адекватной оценки систолической функции сердца необходимо учитывать также:
·конечно-диастолический объем желудочка (КДО);
·конечно-систолический объем желудочка (КСО);
·конечно-диастолическое давление в желудочке (КДД).
Чтобы правильно интерпретировать изменения сердечного выброса и другие гемодинамические показатели в каждом конкретном случае необходимо оценивать все факторы, влияющие на значения этого показателя.
32
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Рис. 1.28. Номограмма для определения площади поверхности тела по росту и массе тела




 Запомните
Запомните
Степень укорочения сердечной мышцы и сердечный выброс определяются тремя основными факторами:
1. Величиной преднагрузки, измеряемой длиной мышечного волокна перед началом его сокращения или значениями конечнодиастолического объема желудочков (КДО).
2.Инотропным состоянием (сократимостью) миокарда, т.е. взаимоотношением между зависимостью «сила — скорость» и исходной длиной мышечного волокна.
3.Величиной постнагрузки, т.е. напряжением, которое должна развивать сердечная мышца во время сокращения.
Величина преднагрузки. Уменьшение диастолического наполнения желудочков и КДО сопровождается падением сердечного выброса и УО. Наоборот, чем больше наполнение желудочков в диастолу (КДО), тем, согласно закону Старлинга, больше сила последующего сокращения и, соответственно, величина УО, МО и т.п. Правда, это последнее положение справедливо только до тех пор, пока сердечная мышца не окажется «перерастянутой», когда дальнейшее увеличение КДО приводит не к увеличению, а к уменьшению силы сокращения и УО.
33
Величина преднагрузки и КДО желудочков зависит от многих факторов, важнейшими из которых являются следующие (рис. 1.29).
1.Объем циркулирующей крови (ОЦК). Его уменьшение (при кровопотере, шоке, обезвоживании) закономерно приводит к снижению сердечного выброса, а увеличение (задержка натрия и жидкости в организме, не связанная с сердечной недостаточностью) — к повышению МО.
2.Приток крови к сердцу в большинстве случаев является решающим фактором, определяющим величину КДО желудочков. Увеличение притока крови к правым отделам сердца и, соответственно, минутного объема
(МО) наблюдается: 1) при горизонтальном положении тела пациента; 2) при увеличении тонуса вен при мышечной работе, психоэмоциональном напряжении и т.п., а также 3) при увеличении «насосной» функции скелетных мышц (мышечная нагрузка). Уменьшение притока крови и сердечного выброса наблюдается: 1) при вертикальном положении тела пациента; 2) при увеличении внутригрудного давления (напряженный пневмоторакс, обструктивные заболевания легких, приступы малопродуктивного кашля и др.); 3) при повышении давления в полости перикарда (экссудативный или констриктивный перикардит, гидроперикард); 4) при резком падении тонуса вен (обморок, коллапс, прием нитроглицерина и т.п.); 5) при гиподинамии (за счет отсутствия «насосного» действия скелетных мышц).
3.Сокращение предсердий. При отсутствии синхронизированного с работой желудочков сокращения предсердий (мерцательная аритмия, трепетание предсердий) уменьшается диастолическое наполнение желудочков и, соответственно, сердечный выброс.
4.Общая продолжительность диастолы. Тахикардия сопровождается значительным уменьшением продолжительности диастолы и, соответственно, величины преднагрузки. При синусовой брадикардии, наоборот, наблюдается увеличение наполнения желудочков.
Инотропное состояние (сократимость) миокарда во многих случаях является главным фактором,
определяющим величину сердечного выброса. Сократимость миокарда в свою очередь определяется следующими факторами.
1.Активностью симпатической нервной системы.
2.Частотой сердечных сокращений (ЧСС).
3.Наличием у больного некоторых патологических состояний, угнетающих сократимость миокарда (гипоксемии, ацидоза, гиперкапнии, ишемии сердечной мышцы, воспаления миокарда и т.п.).
4.Массой функционирующего миокарда, уменьшение которой при выраженной ишемии сердечной мышцы, инфаркте миокарда, кардиосклерозе приводит к снижению сократимости.
5.Выраженной дилатацией желудочков любого генеза, которая, согласно закону Старлинга, приводит
к снижению максимально возможного напряжения миокарда (см. выше).
6. Лекарственными средствами, обладающими инотропным действием — отрицательным (блокаторы b-
адренорецепторов, новокаинамид, хинидин, барбитураты и др.) или положительным (норадреналин и его производные, сердечные гликозиды и др.).
Величина постнагрузки желудочков соответствует сопротивлению, которое испытывает желудочек при своем сокращении (рис. 1.30). Степень и скорость укорочения мышечного волокна и значения сердечного выброса обратно пропорциональны постнагрузке, испытываемой сердечной мышцей.
Величину постнагрузки определяют несколько факторов:
1.Уровень давления крови в аорте и легочной артерии.
2.Степень напряжения сердечной мышцы, возрастающая при значительной дилатации сердца (закон Лапласа).
3.Величина системного и легочного сосудистого сопротивления.
4.Объем циркулирующей крови (ОЦК).
34
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

5. Вязкость крови и другие параметры.
Таким образом, все перечисленные факторы, влияющие на систолическую функцию сердечной мышцы, сложным образом взаимодействуют между собой. Поэтому интерпретация изменений каждого гемодинамического показателя, характеризующего преднагрузку, сократимость миокарда и постнагрузку, требует одновременной оценки всех остальных.
Например, ФВ (так же, как и величина сердечного выброса) может уменьшаться не только при снижении сократимости желудочков, но и при гиповолемии (шок, острая кровопотеря), уменьшении притока крови к правому сердцу (снижение преднагрузки), при резком и быстром подъеме АД (увеличение постнагрузки) и т.п.
Рис. 1.29. Факторы, влияющие на величину преднагрузки
Преднагрузка: ОЦК Приток крови к сердцу Сокращение предсердий
Рис. 1.30. Факторы, влияющие на величину постнагрузки
Постнагрузка: Давление в аорте и легочной артерии Напряжение стенки, в том числе наличие дилатации сердца ОЦК Вязкость крови
В других случаях, несмотря на снижение инотропной функции миокарда, сердечный выброс может длительное время оставаться в пределах нормальных значений, хотя резко повышенными оказываются конечнодиастолическое давление и объем желудочка (КДД и КДО), а также давление в предсердии и легочной артерии. В этих случаях сохранение должной величины МО обеспечивается повышенным растяжением сердечной мышцы, увеличением конечно-диастолического объема желудочка и включением механизма Старлинга.
Диастолическая функция сердца
35
Диастолическая функция сердца — это способность желудочков во время диастолы вместить необходимый объем крови (КДО), поступающей в них из предсердий. Диастолическая функция определяется:
скоростью активного расслабления миокарда желудочков, зависящей, прежде всего, от эффективности механизмов удаления ионов Са2+ из кардиомиоцитов;
степенью податливости стенки желудочка, которая, в свою очередь, зависит от величины мышечной массы желудочка, наличия в сердечной мышце участков фиброза, ишемии, некроза или воспаления, от эластичности листков перикарда и т.п.;
эффективностью сокращений предсердий.
Диастолическая функция желудочков самым тесным образом связана с величиной преднагрузки. Податливый желудочек легко заполняется кровью, что способствует нормальному растяжению мышечных волокон и последующему адекватному сокращению. Наоборот, «жесткий» желудочек не в состоянии принять необходимый объем крови. В этих случаях, для того чтобы достичь нормального растяжения мышечных волокон и обеспечить должную преднагрузку, необходимо более высокое, чем в норме, давление наполнения. В результате повышается КДД в желудочке, что способствует сохранению до поры до времени нормальной величины КДО и сердечного выброса (рис. 1.31). Важным следствием уменьшения податливости желудочка является также компенсаторное увеличение силы сокращения предсердия, которое интенсивно выталкивает в конце диастолы последний объем крови, заполняющий желудочек, увеличивая преднагрузку и, соответственно, сохраняя нормальный УО и сердечный выброс. При мерцательной аритмии, когда отсутствует единое сокращение предсердий, происходит значительное снижение преднагрузки, УО и сердечного выброса. Последний показатель в результате этого может снижаться на 15–25%.
36
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
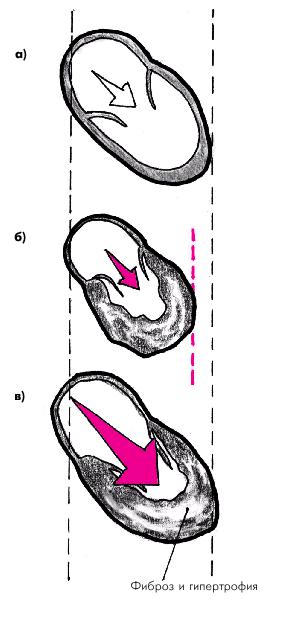
Рис. 1.31. Изменение давления наполнения желудочка при его диастолической дисфункции.
а — в норме податливый желудочек легко заполняется кровью при нормальном давлении наполнения; б — «жесткий» желудочек при нормальной величине давления наполнения не растягивается в диастолу в достаточной степени; в — нормальное растяжение «жесткого» желудочка возможно только при повышении давления наполнения
Таким образом, главными показателями диастолической функции желудочков являются:
·скорость активного диастолического расслабления желудочка (оценивается по продолжительности
фазы изоволюмического расслабления);
·структура диастолического наполнения желудочка (оценивается по результатам допплер-
эхокардиографического исследования трансмитрального или транстрикуспидального потока крови);
·уровень конечно-диастолического давления (КДД) в желудочке и среднего давления в предсердии;
·эффективность сокращений предсердий.
При нарушении диастолической функции ЛЖ происходит увеличение времени его изоволюмического расслабления, изменение структуры диастолического наполнения и возрастает КДД в ЛЖ и среднее давление в ЛП. При этом показатели систолической функции ЛЖ (МО, СИ, ФВ, УО, УИ и др.) остаются нормальными или малоизмененными. Отсутствует также дилатация желудочка (нормальные значения КДО).
37





 Запомните
Запомните
1.Основными показателями, характеризующими систолическую функцию сердца, являются величины сердечного выброса (МО), сердечного индекса (СИ), фракции выброса (ФВ), ударного объема (УО) и ударного индекса (УИ). Уменьшение этих показателей и возрастание КДД в желудочке свидетельствует о снижении систолической функции (при условии одновременного увеличения КДО и/или КСО желудочка).
2.Величина сердечного выброса и других показателей систолической функции определяется тремя основными факторами: величиной преднагрузки; инотропным состоянием (сократимостью) миокарда; величиной постнагрузки.
3.Главными показателями диастолической функции желудочков являются:
·продолжительность фазы изоволюмического расслабления;
·структура диастолического наполнения желудочка (по данным допплер–ЭхоКГ);
·уровень КДД в желудочке и среднего давления в предсердии.
4. Увеличение КДД в желудочке, давления в предсердии, продолжительности фазы изоволюмического расслабления, а также изменение структуры диастолического наполнения желудочка при малоизмененных показателях его систолической функции и нормальном КДО указывает на наличие диастолической дисфункции желудочка.
1.1.4. Регуляция функций сердца
Сердце обладает хорошо развитой многоступенчатой системой регуляции, приспосабливающей его деятельность к постоянно меняющимся условиям функционирования системы кровообращения и потребностям организма.
Внутрисердечная регуляция сердца осуществляется в первую очередь за счет деятельности так называемой метасимпатической нервной системы, нейроны которой располагаются в многочисленных интрамуральных ганглиях сердца. В ответ на раздражение рецепторов, расположенных в самом сердце (например, механорецепторов растяжения предсердий и желудочков), метасимпатическая нервная система рефлекторно регулирует силу и скорость сокращения миокарда, скорость его расслабления, ЧСС, скорость атриовентрикулярного проведения и другие параметры сердечной деятельности. Важно, что эти приспособительные реакции осуществляются независимо от функционирования центральных регуляторных механизмов, в том числе от изменений симпатических и парасимпатических влияний на сердце.
Большое значение имеют также внутриклеточные механизмы регуляции, обеспечивающие, например, функционирование известного механизма Старлинга (увеличение силы сокращения в ответ на растяжение миофибрилл при увеличении кровенаполнения сердца) или компенсаторное удлинение диастолы в ответ на усиление работы сердца.
Внесердечная (центральная) регуляция осуществляется благодаря хорошо развитой двойной (симпатической и парасимпатической) иннервации сердца, схематически представленной на рис. 1.32.
Действие этих систем на миокард, проводящую систему сердца и гладкомышечные клетки сосудов реализуется с помощью специфических рецепторов клеток-мишеней:
·симпатические влияния осуществляются благодаря взаимодействию катехоламинов с a- и b- адренергическими рецепторами;
·парасимпатические — в результате взаимодействия ацетилхолина (АХ) со специфическими мускариновыми М-холинорецепторами (рис. 1.33).
38
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Рис. 1.32. Нервно-гуморальная регуляция сердца (по А.В. Коробкову и С.А. Чесноковой, 1986). А Х — ацетилхолин; Н А — норадреналин
a- и b-адренорецепторы, впервые описанные в 1948 г. R.P. Ahlquist, представляют собой два функционально различных типа рецепторов. Их стимуляция норадреналином (НА), выделяющимся из окончаний симпатических нервов, или адреналином (А), образующимся в надпочечниках и доставляемым к клеткаммишеням с током крови, «запускает» различные генетически запрограммированные внутриклеточные процессы. Конечный эффект симпатической стимуляции зависит, главным образом, от соотношения в клетках тех или иных органов и тканей a- и b-адренорецепторов.
В табл. 1.2 перечислены важнейшие эффекты стимуляции a- и b-адренорецепторов.
Таблица 1.2
Важнейшие эффекты стимуляции адренорецепторов
|
Тип |
|
Механизм |
|
Медиатор |
Локализация |
|
Эффекты |
|
рецептора |
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рабочий миокард |
|
Положит. инотропный |
|
|
|
|
|
|
Миокард предсердий |
|
Положит. инотропный |
|
|
|
|
|
НА |
СА-узел |
|
Положит. хронотропный (увеличение |
|
b1 |
|
Активация аденилатциклазы |
|
|
автоматизма СА-узла) |
||
|
|
|
|
|
|
|||
|
|
|
и цАМФ |
|
А |
АВ-узел |
|
Положит. дромотропный |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Положит.хронотропный |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Система Гиса–Пуркинье |
|
То же |
|
b2 |
|
Активация аденилатциклазы |
|
А |
Бронхи |
|
Расширение |
|
|
|
|
|
|
Сосуды: |
|
Расширение |
|
|
|
|
|
|
|
|
|
39

a1
a2
|
|
|
|
|
|
|
|
|
|
|
коронарные, |
|
|
|
|
|
|
скелетн.мышц, |
|
|
|
|
|
|
орг-в брюшн.пол., |
|
|
|
|
|
|
легочной артерии |
|
|
|
|
|
|
Крупные вены |
|
Расширение |
|
|
|
|
Скелетные мышцы |
|
Активация гликогенолиза |
|
|
|
|
Печень |
|
Активация гликогенолиза |
|
|
|
|
Поджелудочная железа |
|
Повышение секреции инсулина |
|
|
|
|
Миометрий |
|
Расслабление |
|
|
|
|
|
|
|
|
|
|
|
Артериолы |
|
Сужение |
|
Активация фосфолипидного |
|
НА |
Вены |
|
Сужение |
|
|
|
|
|
Положит. инотропный, |
|
|
пути (Са2+-протеинкиназа С) |
|
|
|
|
|
|
|
А |
|
|
|
|
|
|
|
Миокард желудочков |
|
Гипертрофия миокарда (при |
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
длительном воздействии) |
|
|
|
|
|
|
|
|
|
|
А |
Внесинаптические окончания |
|
Сужение сосудов |
|
Ингибирование |
|
в сосудах |
|
||
|
|
|
|
|
||
|
аденилатциклазы |
|
НА |
Пресинаптические окончания |
|
Расширение сосудов |
|
|
|
|
|||
|
|
|
симпатич. волокон сосудов |
|
||
|
|
|
|
|
|
|
|
Активация фосфолипидного |
|
А |
Тромбоциты |
|
Агрегация тромбоцитов |
|
пути |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
В сердце, как известно, преобладают b1-адренорецепторы, стимуляция которых сопровождается положительным инотропным, хронотропным и дромотропным эффектами. В результате повышается сократимость миокарда, увеличивается ЧСС (положительный хронотропный эффект), сила и скорость сокращения предсердий и желудочков (положительный инотропный эффект), скорость расслабления миокарда, ускоряется проведение электрического импульса в атриовентрикулярном узле (положительный дромотропный эффект), увеличивается возбудимость сердечной мышцы (батмотропный эффект).
Стимуляция a1-рецепторов, также присутствующих в миокарде (хотя и в меньшем количестве), сопровождается положительным инотропным эффектом. Кроме того, длительное воздействие медиаторов на a1-адренорецепторы кардиомиоцитов ведет к постепенному развитию гипертрофии сердечной мышцы.
На рис. 1.33 показано, что чрезмерно высокая концентрация норадреналина в синапсах стимулирует a2- адренорецепторы, расположенные в пресинаптических окончаниях симпатических нервов, иннервирующих сосуды, что ведет к ингибированию высвобождения норадреналина. Наоборот, воздействие норадреналина на пресинаптические b2-рецепторы активирует высвобождение этого медиатора из нервных окончаний симпатических нервов.
Возбуждение парасимпатических нервов (n. vagi) сопровождается высвобождением медиатора ацетилхолина (АX), который взаимодействует с М-холинорецепторами клеток-мишеней, вызывая урежение сердечных сокращений (отрицательный хронотропный эффект), замедление проводимости по атриовентрикулярному узлу вплоть до полной блокады проведения (отрицательный дромотропный эффект), уменьшение силы и скорости сокращения (отрицательный инотропный эффект). Интересно, что ацетилхолин, освобождаемый из нервных окончаний парасимпатических волокон способен стимулировать М-холинорецепторы, расположенные на окончаниях симпатических волокон, что приводит к угнетению освобождения из них норадреналина (см.
рис. 1.33).
40
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
