
4 курс / Дерматовенерология / Педиатрия_В_пяти_томах_Том_3_Аллергология,_онкогематология
.pdfДля лекарственной токсидермии характерно появление полиморфныхвысыпаний,включаяпапулыипузыри,накоже туловища и конечностей после приема того или иного лекарственного препарата. Наиболее часто лекарственную кореподобную экзантему можно наблюдать после лечения аминопенициллинами или цефалоспоринами инфекционного мононуклеоза. При инфекции, вызванной вирусом герпеса человека 6 типа, наблюдаются тяжелые реакции гиперчувствительности на карбамазепин и ряд других лекарственных препаратов. Данный синдром получил название DRESS-синдром
(англ. drug reaction with eosinophilia and systemic symptoms –
лекарственная реакция с эозинофилией и системными симптомами).
Чесотка характеризуется наличием парных папуловезикулезных высыпаний, чесоточных ходов, выраженным вечерним и ночным зудом, диагноз подтверждается обнаружением чесоточного клеща.
Герпетиформный дерматит Дюринга проявляется сгруппированными полиморфными высыпаниями (папулы, везикулы, волдыри, пузыри, эрозии) на коже туловища и конечностей. Слизистые оболочки поражаются редко. Течение болезни длительное, циклическое, ухудшение заболевания связаноспсихоэмоциональнымстрессом,нарушениемдиеты, солнечным облучением. Больные не переносят галогены, в содержимом пузыря обилие эозинофилов. Методом прямой иммунофлюоресценциивыявляютсяотложенияIgАвобласти сосочков дермы.
Волдырями или ангиоотеком может сопровождаться уртикарный васкулит, пигментная крапивница (кожный мастоцитоз), в настоящее время расцениваемые как отдельные от крапивницы заболевания. Для уртикарного васкулита характерно наличие множественных четко очерченных волдырей на коже туловища и конечностей, которые держатся дольше 24–48 часов, волдыри плотные, бледнеют при диаскопии. По мере разрешения волдырей на их месте нередко
80
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
появляетсягеморрагическаясыпь,неисчезающаяпридиаскопии, а затем гиперпигментированные пятна вследствие отложения гемосидерина. Субъективно отмечаются зуд, жжение, покалывание. Подтверждается диагноз при биопсии кожи.
Острый контактный дерматит развивается при действии на участки кожи облигатных и факультативных раздражителей физической или химической природы. Даже однократное воздействие таких облигатных раздражителей, как концентрированныерастворыкислот,едкихщелочей,солейтяжелых металлов, приводит к появлению выраженной эритемы, жжения, отека, нередко и пузырей с серозным или серозногеморрагическим содержимым. Границы поражений четкие. В очагах поражения возможно развитие некроза.
Строфулюс (синоним: папулезная крапивница) проявляется у детей дошкольного и младшего школьного возраста в виде сильно зудящих уртикарных красновато-коричневых папул и папуловезикул (диаметром 3-10 мм), возникающих как реакция гиперчувствительности на укусы насекомых (комаров, мух, кошачьих и собачьих блох и др.), чаще летом. Элементы локализуются преимущественно на разгибательных поверхностях конечностей, иногда сохраняются неделями. Для терапии используют цетиризин, дезлоратадин.
Крапивница может быть связана с рядом аутоиммунных заболеваний, таких как системная красная волчанка, криоглобулинемия, новообразования, ювенильный ревматоидный артрит и аутоиммунные заболевания щитовидной железы, включая болезнь Грейвса. Крапивница является признаком синдрома Макла–Уэллса (амилоидоз, глухота и крапивница) и других аутовоспалительных синдромов, синдрома Шницлера (лихорадка, боль в суставах/костях, моноклональная гаммапатия и крапивница).
Резидуальная гиперпигментация, особенно на голенях, указывает на уртикарный васкулит, буллезные элементы заставляют думать о буллезном пемфигоиде и герпетиформном дерматите.Красновато-коричневыепятна,превращающиесяв
81
волдыри после расчесывания, указывают на пигментную крапивницу. Пальпируемая пурпура на нижних конечностях часто сопровождает васкулит.
Наследственная(семейная)холодоваякрапивница,наследуемая по аутосомно-доминантному типу, считается разновидностью аутовоспалительных синдромов, связанных с мутацией гена C1AS1, кодирующего криопирин. Клиническими проявлениями холодовой крапивницы являются эритематозные пятна, реже волдыри, сыпь сопровождается жжением и зудом.Приэтомприсемейнойхолодовойкрапивницепоявляются лихорадка, головные боли, конъюнктивит, артралгии и нейтрофильный лейкоцитоз. Эти симптомы возникают обычно через 2,5 часа после воздействия холода и продолжаются в течение 12 часов.
Дифференциальную диагностику ангиоотека проводят с отеками при гипотиреозе, нефротическом синдроме, анасаркой, отеками другого генеза.
Лечение
Лечение крапивницы включает: 1)идентификацию и элиминацию возможных причинно-значимых факторов; 2) фармакотерапию, направленную на предотвращение дегрануляции и/или воздействия медиаторов тучных клеток.
Различные элиминационные диеты обычно редко помогают, исключать из питания нужно лишь те продукты, причинная связь которых с появлением крапивницы доказана.
Основной принцип лечения – применение лекарственных средстввминимальнонеобходимомобъеме.Согласномеждународному консенсусу 2018 г., подходы к терапии крапивницы у детей аналогичны таковым у взрослых. Лечение крапивницы можно разделить на несколько ступеней.
Первая линия терапии. В качестве препаратов первой линиирекомендованоиспользоватьследующиенеседативные Н1-антигистаминные средства II поколения.
82
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Дезлоратадин: удетейввозрастес6месяцевдо1 годапо 1 мг (2 мл сиропа), с 1 года до 5 лет по 1,25 мг (2,5 мл), с 6 до 11 лет по 2,5 мг (5 мл) 1 раз в сутки в форме сиропа, старше 12 лет – 5 мг (1 таблетка или 10 мл сиропа) 1 раз в сутки.
Левоцетиризин:детямввозрастеот2до6лет–2,5мг/сут
вформе капель детям старше 6 лет – в суточной дозе 5 мг (1 таблетка).
Лоратадин: применяют у детей старше 2 лет. Детям с массой тела менее 30 кг препарат назначают по 5 мг 1 раз в сутки,детямсмассойтелаболее30кг–по10мг1развсутки.
Рупатадина фумарат применяют у детей старше 12 лет, рекомендуемая доза составляет 10 мг 1 раз в сутки.
Фексофенадин применяют у детей 6–12 лет по 30 мг 1 раз
всутки, старше 12 лет – 120–180 мг 1 раз в сутки.
Цетиризин: детям в возрасте от 6 до 12 месяцев по 2,5 мг 1 раз в день, детям от 1 года до 6 лет назначают по 2,5 мг 2 раза вдень или 5 мг 1 раз вдень в виде капель, детям старше 6 лет – по 10 мг (1 таблетка) однократно или по 5 мг 2 раза в день.
При отсутствии особых показаний у детей с крапивницей не рекомендовано применение седативных Н1-антигистамин- ных препаратов I поколения
Вторая линия терапии. При сохранении симптомов более 2–4 недель или ранее, если симптомы нестерпимы для па- циента,дозуН1-антигистаминногопрепаратаIIпоколенияре- комендуется увеличить в 2 раза. Не рекомендовано одновременное применение нескольких Н1-антигистаминных препаратов II поколения.
Третья линия терапии. При хронической идиопатической крапивнице в случае, если симптомы сохраняются более 2-4 недель на фоне лечения Н1-антигистаминными препаратами II поколения в увеличенной дозе (или ранее, если симптомы нестерпимы), рекомендуется перейти к третьей линии терапии, которая предусматривает добавление к данным препаратам омализумаба.
83
Четвертая линия терапии. При неадекватном контроле симптомов на фоне терапии Н1-антигистаминными препаратами II поколения и омализумабом (если симптомы сохраняются в течение 6 месяцев или ранее, если симптомы нестерпимы, либо – в отсутствие омализумаба) возможно назначение циклоспорина А в дополнение к Н1-антигистаминным препаратам II поколения. Диапазон начальной дозы циклоспорина А – 2,5–5 мг/кг/сут в 2 приема. Если начальная доза 2,5 мг/кг/сут не позволяет достичь удовлетворительного ответа в течение 2 недель, суточную дозу увеличивают до максимальной – 5 мг/кг. После достижения удовлетворительного ответа дозу постепенно снижают и, если возможно, препарат отменяют. При возникновении рецидива проводят повторный курс. Терапия продолжительностью до 1 года эффективна и хорошо переносится, при условии обязательного мониторирования концентрации мочевины, магния, креатинина сыворотки крови и АД. Согласно инструкции к препарату, в показаниях к применению отсутствует крапивница, однако данное лекарственное средство включено в международные рекомендации.
Другая терапия. При тяжеломтечениикрапивницы,распространенномуртикарномпоражении,особенновсочетании с ангиоотеком, для купирования острых проявлений рекомендовано назначение кратковременного курса системных ГКС на любой ступени терапии. В случае тяжелого течения крапивницы при развитии ангиоотека возможно назначение преднизолона 1–2 мг/кг/сут (не более 50 мг/сут) обычно длительностью 3–7 сут. Постепенной отмены ГКС при коротком курсе терапии не требуется.
Приразвитиисимптомовостройсердечно-сосудистойне- достаточности рекомендовано незамедлительное введение эпинефрина (подкожно или внутримышечно) – по 10 мкг/кг (максимально – до 0,3 мг), при необходимости введение этих доз повторяют через каждые 15 минут (до 3 раз).
84
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Вкачестве альтернативной терапии в индивидуальных случаях рекомендуется рассмотреть назначение препаратов, используемыхвклиническойпрактике,нонеимеющихдостаточной доказательной базы. Монтелукаст назначают детям
с2 до 5 лет в дозе 4 мг/сут, от 6 до 14 лет – 5 мг/сут, старше 15 лет – 10 мг/сут.
Вслучаевыраженного,интенсивногозуда,влияющегона активность и сон, рекомендовано назначение анксиолитической терапии: гидроксизина в дозе 1–2 мг/кг, разделенных на несколько приемов, на несколько (3–5) дней.
НерекомендованорутинноеназначениетопическихГКС. Топические ГКС, как правило, неэффективны при крапивнице,всвязисчемих,атакжедругиеместныепрепаратыследует назначать только по решению врача-аллерголога.
Рекомендовано рассмотреть вопрос об эрадикации инфекционных агентов и инвазий, лечении хронического воспалительного процесса в случае исключения других возможных причин крапивницы и наличия вероятности связи инфекций и инвазий с крапивницей.
Терапия тяжелых приступов наследственного ангионевротического отека проводится рекомбинантным С1-ингиби- тором(Беринерт),приотсутствии–свежезамороженнойплаз- мой; применяется антагонист рецептора брадикинина икатибант (Фиразир). С профилактической целью могут применяться модифицированные андрогены (даназол) или антифибринолитические препараты (транексамовая кислота). Ни ГКС, ни антигистаминные препараты не оказывают никакого эффекта при наследственном ангиоотеке.
Рекомендуемая литература
1. Аллергология: федеральные клинические рекомендации / под ред. Р.М. Хаитова, Н.М. Ильиной. – М.: Фармарус Принт Медиа, 2014. – 126 с.
85
2.Колхир П.В. Крапивница и ангиоотек. – М.: Практическая медицина, 2012. – 364 с.
3.Крапивница у детей / под ред. А.А. Баранова, Л.С. Намазовой-Барановой. – М.: ПедиатрЪ, 2019. – 52 с.
4.Хегер П.Г. Детская дерматология. – М.: Изд. Панфилова; БИНОМ, Лаборатория знаний, 2013. – С. 430–451.
6.4. Атопический дерматит
Определение и эпидемиология
Атопический дерматит (АтД, синоним – атопическая экзема, одно из прежних многочисленных названий – нейродермит) – мультифакторальное воспалительное заболевание кожи, характеризующееся выраженным зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения.
Атопический дерматит в типичных случаях начинается в грудном возрасте, может продолжаться или рецидивировать у взрослых, значительно нарушает качество жизни пациента и членов его семьи.
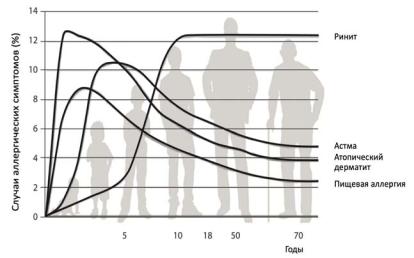
В большинстве случаев АтД развивается у лиц с наследственной предрасположенностью к атопии и часто сочетается с другими атопическими заболеваниями. Атопический дерматит часто является первым шагом в «атопическом марше» (последовательное развитие клинических проявлений аллергического заболевания в детстве), приводя в дальнейшем кразвитиюбронхиальнойастмыи/илиаллергическогоринита у большинства пациентов. Ранний АтД чаще всего является проявлением пищевой аллергии (рис. 6.3).
Распространенность AтД увеличилась за последние 40 лет. В настоящее время 10–20 % детей и 1–3 % взрослых в развитыхстранахстрадаютАтД.Примерно45 %всехслучаев заболевания начинаются в течение первых 6 месяцев жизни,
86
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
60 % в течение первого года и 85 % в возрасте до 5 лет, еще у 10 % пациентов АтД развивается в возрасте от 6 до 20 лет. Результаты эпидемиологических исследований свидетельствуют, что АтД чаще встречается среди городских жителей, симптомы ухудшаются в холодном или умеренном климате, дети страдают АтД значительно чаще, чем взрослые. Глобализация приводит к выравниванию распространенности АтД не только между странами, но и внутри одной и той же страны. Например, после воссоединения Германии в Восточной Германии в течение короткого промежутка времени наблюдалось увеличение частоты AтД с 16 % в 1991 г. до 23,4 % в 1997 г. Появились аналогичные наблюдения, связанные с урбанизацией в развивающихся странах и миграцией населения.
Рис. 6.3. Атопический марш [по: Czarnowicki T. с соавт., 2017]
87
Этиология, патогенез и патоморфология
Факторы риска АтД можно разделить на внутренние и внешние (см. табл. 6.3). В табл. 6.17 представлен вклад различных провоцирующих факторов АтД у детей в зависимости от возраста.
Таблица 6.17
Факторы, вызывающие обострение атопического дерматита у детей, в зависимости от возраста [по Хегеру П., 2013]
Критерии |
Грудной |
Ранний |
Старше 3 лет |
|
возраст |
детский возраст |
|||
|
|
|||
Потенциальные |
Коровье |
Дополнительно |
Дополнительно |
|
пищевые ал- |
молоко, яйцо |
пшеница, соя, |
морепродукты |
|
лергены |
|
орехи |
|
|
Аэроаллергены |
- |
Клещи домашней |
Пыльца |
|
|
|
пыли, шерсть жи- |
|
|
|
|
вотных |
|
|
Инфекции |
+ |
+++ |
++ |
|
Стресс |
± |
++ |
+++ |
|
Климатические |
± |
+/++ |
++ |
|
факторы, пото- |
|
|
|
|
отделение |
|
|
|
|
Раздражители |
± |
+/++ |
++ |
|
(шерсть, мыло, |
|
|
|
|
сухость) |
|
|
|
Примечания: – не влияет; ± влияет незначительно; + слабо влияет; ++ сильно влияет; +++ очень сильно влияет.
Диета – крайне важный фактор в развитии и предотвращенииАтД.Учитываятотфакт,чтоАтДвсеещенеоченьраспространенвразвивающихсястранах,очевидно,чтотакназываемая «западная диета» с высоким потреблением рафинированных злаков, красного и консервированного мяса, жиров, вероятно, приводит к увеличению заболеваемости АтД. Показан значительный защитный эффект в отношении АтД употребления свежих фруктов (1–2 раза в неделю) и усугубляющее действие частого (≥ 3 раза в неделю) быстрого
88
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
питания (fast-food). Высокое потребление рыбы во время беременности снижает риск развития АтД в первые 5 лет жизни на25–43 %.Подобноеснижениерискатакжеотмечалосьудетей с высоким потреблением рыбы в раннем детстве. Защитный эффект рыбы можно объяснить высоким содержанием омега-3-полиненасыщенных жирных кислот, что положительно коррелирует с противовоспалительной активностью. Вместе с тем строгое соблюдение диеты в целом неэффективно при лечении АтД.
Между симптомами АтД и географической широтой наблюдается положительная корреляция, тогда как между АтДисреднейгодовойтемпературойокружающеговоздуха– отрицательная. Низкие температуры наружного воздуха, особенно в сочетании с раздражителями кожи, ответственны за обострениеАтД.Ультрафиолетовыйсветобладаетиммуносупрессивным эффектом, повышает сывороточный уровень витамина D, снижая частоту и тяжесть АтД. Напротив, дефицит витамина D связан с наличием более серьезных проявлений АтД на участках кожи, не подверженных воздействию света.
Большинство исследований, касающихся взаимосвязи АтД и детских инфекций (ветряная оспа, эпидемический паротит, корь и коклюш), показывают их провоцирующее влияниенаАтДилиотсутствиекорреляции.Антибиотики,используемые при респираторных, желудочно-кишечных инфекциях,анесамиинфекцииответственнызарискразвитияАтД. Риск развития АтД увеличивается на 41 % у тех детей, кто получалхотябыодинкурсантибактериальнойтерапиивпервые годы жизни. Каждый дополнительный курс антибактериального лечения повышает риск развития АтД на 7 %. Возможно это связано с изменениями микробиома хозяина и функционирования иммуннойсистемыи/илиповышеннымиммунологическим ответом на аллергены окружающей среды.
Микробиота кишечника детей первых лет жизни, у которых впоследствии развивается АтД, характеризуется повышенным присутствием золотистого стафилококка (S. aureus)
89
