
- •Оглавление
- •Предисловие
- •Список сокращений
- •Введение
- •1.1. Ишемическая болезнь сердца
- •1.2. Некоронарогенные заболевания сердца
- •1.2.1. Ревматизм
- •1.2.2. Миокардиты
- •1.3. Хроническая сердечная недостаточность
- •1.4. Гипертоническая болезнь
- •1.6. Атеросклероз периферических сосудов
- •2.1. Острый бронхит
- •2.2. Хронический бронхит
- •2.3. Бронхиальная астма
- •2.4. Бронхоэктатическая болезнь
- •2.5. Пневмония
- •2.6. Плеврит
- •3.1. Гастроэзофагеальная рефлюксная болезнь
- •3.2. Хронический гастрит
- •3.3. Функциональная диспепсия
- •3.4. Язвенная болезнь
- •3.5. Заболевания печени и желчевыводящих путей
- •3.5.1. Заболевания желчевыводящих путей
- •3.5.2. Заболевания печени
- •3.6. Панкреатит
- •3.7. Синдром раздраженного кишечника
- •4.1. Гломерулонефрит
- •4.2. Пиелонефрит
- •4.3. Мочекаменная болезнь
- •5.2. Подагра
- •5.3. Ревматоидный артрит
- •5.4. Болезнь Бехтерева
- •5.5. Системная склеродермия
- •5.6. Инфекционные специфические артриты
- •5.6.1. Гонорейный артрит
- •5.6.2. Псориатический артрит
- •5.7. Остеохондроз
- •6.1. Сахарный диабет
- •6.2. Ожирение
- •6.3. Гипотиреоз
- •6.4. Гипертиреоз
- •6.5. Метаболический синдром
- •7.1. Заболевания головного мозга
- •7.1.1. Сосудистые заболевания головного мозга
- •7.1.1.2. Дисциркуляторная энцефалопатия
- •7.1.2. Травматические заболевания головного мозга
- •7.1.3.1. Менингит
- •7.1.3.2. Энцефалит
- •7.2. Заболевания спинного мозга
- •7.2.1. Травматические заболевания спинного мозга
- •7.2.2. Сосудистые заболевания спинного мозга и их последствия
- •7.3.1. Заболевания и травмы черепных нервов
- •7.3.2. Заболевания и травмы периферических нервов
- •7.4. Заболевания вегетативной нервной системы
- •7.4.1. Мигрень
- •7.4.2. Болезнь Рейно
- •7.4.3. Отек Квинке
- •7.4.4. Гипоталамические вегетативные дисфункции
- •7.4.5. Ганглиониты
- •7.5. Неврологические проявления остеохондроза позвоночника
- •7.6. Неврозы и невротические состояния
- •7.6.1. Неврастения
- •7.6.2. Истерия
- •7.6.3 Невроз навязчивых состояний
- •7.7. Демиелинизирующие и наследственные заболевания
- •7.7.1. Рассеянный склероз
- •7.7.2. Нервно-мышечные заболевания
- •7.7.2.1. Миопатии
- •7.7.2.2. Миастения
- •7.7.2.3. Гепатоцеребральная дистрофия
- •7.7.2.4. Боковой амиотрофический склероз
- •7.7.2.5. Сирингомиелия
- •8.1. Паротит
- •8.2. ОРВИ
- •8.3. Ангина
- •10.1. Опухоли внутренних органов
- •10.2. Доброкачественные опухоли кожи
- •11.1. Вибрационная болезнь
- •11.2. Лучевая болезнь
- •12.1. Нейроаллергодерматозы
- •12.2. Псориаз
- •12.3. Гнойничковые заболевания кожи (пиодермии)
- •12.4. Грибковые заболевания кожи (дерматомикозы)
- •12.5. Алопеция
- •12.6. Витилиго
- •12.7. Бородавки
- •12.8. Гиперкератоз
- •12.9. Себорея
- •12.10. Перхоть
- •14.1. Заболевания внутренних органов
- •14.1.1. Заболевания сердечно-сосудистой системы
- •14.1.1.1. Врожденные пороки сердца
- •14.1.2. Заболевания дыхательной системы
- •14.1.2.1. Воспалительные заболевания бронхов
- •14.1.2.2. Острая пневмония
- •14.1.2.3. Бронхиальная астма
- •14.1.3.1. Хронический гастрит, гастродуоденит
- •14.1.3.2. Язвенная болезнь
- •14.1.3.3. Панкреатит
- •14.1.3.4. Хронический колит, энтероколит
- •14.1.3.5. Дискинезия желчевыводящих путей, хронический холецистит
- •14.1.4. Заболевания выделительной системы
- •14.1.4.1. Хронические гломерулонефриты
- •14.1.4.2. Пиелонефрит
- •14.2. Хирургические заболевания
- •14.2.1. Переломы
- •14.2.2. Врожденный вывих бедра
- •14.2.3. Остеохондропатии
- •14.2.4. Дефекты осанки
- •14.2.6. Отморожения
- •14.2.7. Врожденная мышечная кривошея
- •14.3. Рахит
- •14.4. Полиомиелит
- •14.5. Детские церебральные параличи
- •14.6. Болезни новорожденных
- •14.6.1. Гемолитическая болезнь новорожденных
- •14.6.2. Перинатальная энцефалопатия
- •14.6.3. Дерматиты новорожденных
- •15.5. Дисменорея
- •15.6. Климактерический синдром
- •15.7. Травматические повреждения половых органов и последствия оперативных вмешательств
- •15.8. Беременность
- •15.8.2. Гестоз
- •15.9. Послеродовые осложнения и заболевания
- •15.9.1. Нагноительные процессы промежности
- •15.9.2. Мастит
- •15.9.3. Гипогалактия
- •15.9.4. Лактостаз
- •15.9.5. Трещины сосков
- •16.1. Раны
- •16.2. Трофические язвы
- •16.3. Воспалительные заболевания мягких тканей
- •16.4. Остеомиелит
- •16.6. Тромбофлебит вен конечностей
- •16.7. Посттромбофлебитический синдром
- •16.8. Облитерирующий эндартериит
- •16.10. Ожоги кожи термические
- •16.11. Отморожение
- •17.1. Ушибы
- •17.5. Бурситы
- •17.7.1. Дефекты осанки
- •17.7.2. Плоскостопие
- •18.1. Заболевания носа
- •18.1.1. Ринит
- •18.1.2. Синусит
- •18.2.1. Отит
- •18.2.2. Отосклероз
- •18.2.3. Лабиринтит
- •18.3.1. Фарингит
- •18.3.2. Ларингит
- •19.1. Кариозная болезнь
- •19.2. Пульпит
- •19.3. Периодонтит
- •19.4. Пародонтоз, пародонтит
- •19.5. Артрозоартрит височно-нижнечелюстного сустава
- •20.1. Блефарит
- •20.2. Конъюнктивит
- •20.3. Кератит
- •20.4. Увеит
- •20.5. Повреждения органа зрения
- •20.6. Глаукома
- •21.1. Цистит
- •21.3. Простатит
- •21.4. Уретрит
- •21.5. Копулятивная дисфункция
- •21.6. Доброкачественная гиперплазия предстательной железы
- •Приложение 2
- •Приложение 3
- •Приложение 4
- •Приложение 5
- •Приложение 6
- •Предметный указатель
Г л а в а 21 ФИЗИОТЕРАПИЯ ПРИ УРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
21.1. ЦИСТИТ
Цистит — воспаление слизистой оболочки мочевого пузыря, сопровождающееся нарушением его функции.
Предрасполагающими факторами для возникновения воспалительного процесса в мочевом пузыре являются нарушения уродинамики нижних отделов мочевыводящих путей, барьерной функции эпителия слизистой оболочки мочевого пузыря, кровообращения в стенке мочевого пузыря, снижение общей реактивности организма.
В этиологии циститов играют роль инфекционный (кишечная палочка, стрептококк, протей, хламидии, стафилококк, аденовирус, герпес, гонококк, трихомонада), химический, токсический, лекарственный, радиационный и другие факторы. Проникновение инфекции в мочевой пузырь может произойти восходящим, нисходящим, лимфо- и гематогенным путем.
Цистит значительно чаще наблюдается у женщин, что связано с восходящим путем инфекции по просвету мочеиспускательного канала. У мужчин инфицирование мочевого пузыря может наблюдаться при воспалительных процессах в предстательной железе, семенных пузырьках, придатках яичка и мочеиспускательном канале.
Нисходящий путь проникновения инфекции в мочевой пузырь обычно имеет место при воспалительном процессе в почках (хронический пиелонефрит, пионефроз). Цистит при длительно существующем хроническом пиелонефрите наблюдается главным образом во время активной фазы пиелонефрита, с сопутствующей бактериурией. Возможен также
лимфогенный путь проникновения инфекции при воспалительном процессе в половых органах из-за прямой лимфатической связи между мочевым пузырем, яичниками, маткой.
Циститы классифицируют по патогенетическому принципу (первичный, вторичный), по этиологии (инфекционный — специфический и неспецифический, химический, термический, токсический, лекарственный, алиментарный, неврогенный, радиационный, инволюционный, послеоперационный); в зависимости от течения — острый и хронический цистит (хронический цистит в подавляющем большинстве случаев является вторичным), по распространенности воспалительного процесса (очаговый или диффузный) и по характеру морфологических изменений: острый — на катаральный, геморрагический, грануляционный, фибринозный, язвенный, гангренозный и флегмонозный, хронический цистит — на катаральный, язвенный, полипозный, кистозный, инкрустирующий и некротический, интерстициальный.
Острый катаральный цистит характеризуется отеком и гиперемией слизистой оболочки мочевого пузыря, а при затянувшемся воспалении — вовлечением подслизистого и мышечного слоев с образованием гнойных инфильтратов, изъязвлением слизистой оболочки, появлением ограниченных участков некроза. Для хронического цистита характерны поражение всех слоев стенки мочевого пузыря, появление кровоточащих грануляций, кист, микроабсцессов и язв на слизистой оболочке. При выраженном фиброзе происходят сморщивание стенок мочевого пузыря, уменьшение его объема.
Клиническое течение цистита характеризуется наличием пиурии и
701
терминальной гематурии. Острый цистит редко сопровождается явлениями интоксикации и повышением температуры. Лихорадочное состояние свидетельствует о вовлечении в воспалительный процесс вышележащих отделов мочевых путей и развитии осложнений. Больных беспокоят частые болезненные мочеиспускания. Постоянная импульсация с воспаленной слизистой оболочки мочевого пузыря вызывает тоническое сокращение детрузора и повышение внутрипузырного давления. В связи с вовлечением в воспалительный процесс шейки мочевого пузыря боли иррадиируют в промежность, задний проход и головку полового члена. При остром цистите боль в надлобковой области остается и вне акта мочеиспускания в связи с повышенной чувствительностью воспаленной слизистой оболочки.
Основные синдромы острого цистита: воспалительный, болевой, дизурический, дисметаболический.
Лечение острого цистита включает соблюдение постельного режима, диетическое питание с исключением острых, раздражающих блюд и обильным щелочным питьем. Проводят фармакотерапию — применяют антибиотики, нитрофурановые производные, препараты налидиксовой кислоты, сульфаниламиды, спазмолитики (но-шпа, анальгин, папаверин, белладонна в свечах).
Лечение хронического цистита направлено на устранение нарушений резервуарной функции мочевого пузыря, интенсификацию биоэнергетических процессов его стенки, создание максимальной концентрации антибактериальных препаратов в очаге воспаления; местно вводят антисептические растворы. Антибактериальные и уроантисептические препараты назначают длительно, до полной нормализации анализов мочи и исчезновения высеянной ранее патогенной флоры. Обязательным является назначение иммуномодуляторов — пентоксила, метацила, препаратов алоэ, ви-
таминов А, В1, В6, Е. При катаральном и геморрагическом цистите показаны инстилляции масляных растворов (синтомициновая эмульсия, масла облепихи, шиповника), при гранулярных циститах — инсталляция 0,25 % раствора нитрата серебра, 2—3 % раствора колларгола, раствора диоцида.
Физические методы лечения назначают с первых дней заболевания и применяют для купирования воспалительного (противовоспалительные методы) и дизурического (миорелаксирующие методы) синдромов, достижения анальгетического эффекта (анальгетические методы) и восстановления уродинамики мочевых путей (мочегонные методы).
Физические методы лечения больных с циститом
Противовоспалительные методы: УВЧ-,
СВЧ-терапия, электрофорез фурадонина, эритромицина, инфракрасная лазеротерапия, ультразвуковая терапия, внутритканевый электрофорез антибиотиков.
Миорелаксирующие методы: вибро-,
термотерапия, инфракрасное облучение, пелоидотерапия.
Анальгетические методы: СУФ-облуче-
ние в эритемных дозах, диадинамотерапия.
Мочегонные методы: амплипульстера-
пия, амплипульсфорез ганглерона, сидячие ванны, питьевое лечение минеральными водами.
Противовоспалительные методы
УВЧ-терапия. Колебания УВЧ-поля снижают повышенную проницаемость капилляров и тормозят выход из них базофилов, активность медиаторов воспаления в тканях мочевого пузыря (рис. 21.1). Применяют на область мочевого пузыря, поперечное расположение электродов, слаботепловая доза (30—40 Вт), по 10 мин, ежедневно; курс 10 процедур.
702

Рис. 21.1. Слизистая оболочка мочевого пузыря при остром цистите до (а) и после
(б) курса низкоинтенсивной УВЧ-терапии.
СВЧ-терапия(ДМВ-терапия)обла- сти мочевого пузыря. Под действием СВЧ-поля усиливается регионарный кровоток и происходит дегидратация воспалительного очага. Слаботепловая доза, по 10—12 мин, ежедневно; курс 10—12 процедур.
Электрофорезантибактериальных препаратов (фурадонин, эритромицин). Форетируемые препараты оказывают антибактериальное действие. Используют поперечную методику (рис. 21.2), плотность тока 0,03 мА/см2, по 10—30 мин, ежедневно; курс 8—10 процедур.
Диадинамотерапия дает выраженный обезболивающий эффект за счет воздействия на тактильные нервные проводники и подавления импульсации в волокнах болевой чувствительности. Электроды располагают на промежности (анод) и над лобком или на поясничной области (катод). Применяют ток ДН (2 мин) и ток КП (3—4 мин), сила тока — до ощущения выраженной вибрации; курс 6—10 ежедневных процедур.
ИК-лазеротерапия области проекции мочевого пузыря (3 зоны на передней брюшной стенке) и паравертебральных зон пояснично-крестцо- вого отдела. Противовоспалительное действие ИК-лазеротерапии связано
с избирательным поглощением излучения молекулами нуклеиновых кислот и кислорода, активацией метаболизма тканей, индукцией репаративных процессов в тканях. Параметры процедуры: 1000 Гц, по 2—5 мин на зону, ежедневно; курс 7—10 проце-
дур.
Ультразвуковая терапия наобласть проекции мочевого пузыря и пояс- нично-крестцовый отдел позвоночника по лабильной методике, импульсный режим, 0,3—0,4 Вт/см2, в течение 10—12 мин, ежедневно; курс 10 процедур.
Внутритканевый электрофорез.
Применяют при хроническом цистите. Внутривенно капельно вводят 0,9 % раствор натрия хлорида, в который добавлены максимальная разовая доза антибиотика (ампициллина, карбенициллина, ристомицина) и 3000 ЕД гепарина. После введения 2/3 объема лечебной смеси проводят гальванизацию надлобковой области. Плотность тока 0,03 мА/см2, продолжительность процедуры 10—30 мин; курс 12—15 процедур. При катаральном цистите требуется 1—2 курса, при гранулярном и буллезном — 2—3 курса с интервалом 2—3 мес.
Пелоидотерапию применяют на санаторном этапе лечения по методике
703
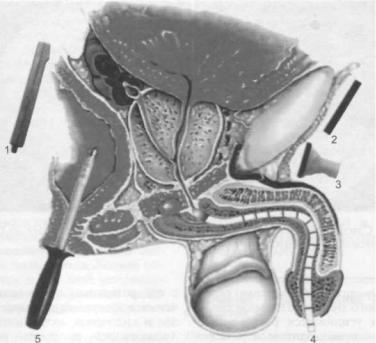
Рис. 21.2. Размещение электродов при урологических заболеваниях.
1 — электрод для накожной электростимуляции; 2 — электрод пластинчатый индифферентный; 3 — головка излучающая магнитно-лазерная; 4 — излучатель лазерный универсальный; 5 — излучатель внутриполостной.
полостных (влагалищных и ректаль- |
Анальгетические методы |
|||||
ных) грязевых тампонов (температура |
|
|
|
|
||
38—42 °С) в сочетании с грязевыми |
СУФ-облучение паравертебральных |
|||||
аппликациями на |
трусиковую |
зону. |
зон назначают для купирования боле- |
|||
Продолжительность |
процедуры |
30— |
вого синдрома. Блокада ноцицептив- |
|||
45 мин, через день; курс 10—15 про- |
ных проводников обеспечивает обез- |
|||||
цедур. |
|
|
боливающий |
эффект |
на местном |
|
|
|
|
уровне, формирование новой доми- |
|||
Миорелаксирующие методы |
|
нанты делокализует доминанту боле- |
||||
|
вого раздражения. Применяют пара- |
|||||
|
|
|
||||
Теплотерапия. За счет теплового дей- |
вертебрально |
на |
соответствующих |
|||
ствия в области аппликации парафи- |
сегментах, начинают с 2 биодоз, при- |
|||||
на и озокерита уменьшается спазм |
бавляя по 1/2 биодозы |
через день до |
||||
гладкой мускулатуры. Аппликации на |
достижения 4 биодоз. |
|
||||
зону мочевого пузыря, 45—50 °С, |
Диадинамотерапия |
способствует |
||||
20—25 мин, ежедневно или через |
блокаде болевых проводников и де- |
|||||
день; курс 7—10 процедур. |
|
локализации |
болевой |
доминанты за |
||
Инфракрасное облучение повышает |
счет формирования доминанты рит- |
|||||
регионарный кровоток, местную тем- |
мического раздражения. Используют |
|||||
пературу, вследствие чего уменьшает- |
воздействия |
на |
паравертебральные |
|||
ся спазм мускулатуры. Облучают зону |
зоны. Ток ДН — 1 мин, КП — 5 мин, |
|||||
гипогастрия в течение 20 мин, еже- |
со сменой полярности, ежедневно; |
|||||
дневно; курс 8—10 процедур. |
|
курс 5—7 процедур. |
|
|||
704
Мочегонные методы
СМТ-форез ганглерона. Способствует повышению тонуса детрузора и расслаблению сфинктера. Используют поперечное расположение электродов, I РР, частота модуляции 50 Гц, глубина модуляции 50 %, продолжительность воздействия 10 мин, ежедневно; курс 5—7 процедур.
Питье минеральных вод (маломинерализованных, сульфатных, хлоридных, натриево-кальциевых, содержащих органические вещества). Применяют воды температуры 22—30 °С, по 200—300 мл, 3—4 раза в сутки. Рекомендуется использовать щелочные минеральные воды при рН мочи менее 6,0, а кислые — при рН > 6,6, достигая рН мочи 6,0—6,4; курс 21— 24 дней.
Общие и сидячие минеральные ванны. Назначают дифференцированно, в зависимости от состояния детрузора. При наличии гипертонуса, гиперрефлексии детрузора используют хло- ридно-натриевые (концентрация 20 г/л), йодобромные ванны. При наличии атонии и гипотонии детрузора показаны радоновые ванны (концентрация 40 нКи/л) в сочетании с питьем радоновой воды (концентрация 5 мкКи/л, по 100 мл 2—3 раза в сутки).
Противопоказания: наличие микро- и макрогематурии, острый период при лихорадочном состоянии.
Санаторно-курортное лечение
Больных с хроническим циститом в фазе ремиссии, с осложнениями в виде недержания мочи, гипертонуса и гиперрефлексии детрузора направляют на бальнео- и грязелечебные курорты субтропического, степного, лесного климатов, а также в условиях морского климата южных широт: Краинка, Железноводск, Трускавец, Пятигорск, Старая Русса. Важной составляющей курортной терапии является применение методов лечебной физической культуры — терренкура, лечебной гимнастики, способствую-
щих укреплению мышц промежности
ипередней брюшной стенки. Противопоказаниями являются ак-
тивный воспалительный процесс, геморрагический, язвенный цистит, лейкоплакия, состояния, требующие оперативного вмешательства (стриктура уретры, склероз шейки мочевого пузыря, дивертикулы, конкременты), доброкачественная гиперплазия предстательной железы.
Физиопрофилактика
Физиопрофилактика обострений хронического цистита направлена на повышение иммунитета (иммуностимулирующие методы) и усиление диуреза (мочегонные методы).
21.2. НЕЙРОГЕННЫЕ ДИСФУНКЦИИ МОЧЕВОГОПУЗЫРЯ
Нейрогенные дисфункции мочевого пузыря (НДМП, нейрогенный мочевой пузырь, детрузорно-сфинктерная диссинергия) — разнообразные по форме нарушения резервуарной и эвакуаторной функции мочевого пузыря, развивающиеся вследствие поражения механизмов регуляции мочеиспускания различного генеза и на различном уровне (корковые, спинальные центры, периферическая иннервация).
Среди патологических факторов, участвующих в формировании НДМП, выделяют недостаточность супраспинального торможения спинальных центров регуляции мочеиспускания, дисфункции вегетативной нервной системы (сегментарного и надсегментарного аппарата), нейроэндокринной регуляции, нарушения чувствительности рецепторов и биоэнергетики детрузора.
В результате нарушения иннервации мочевого пузыря его дисфункция может проявиться или на уровне детрузора — в виде атонии или спастического состояния последнего или
705
на уровне замыкательного |
аппарата |
средств, ингибиторов синтеза про- |
||||||||||||||
сфинктеров — в виде задержки моче- |
стагландинов, |
блокаторов |
кальцие- |
|||||||||||||
испускания либо неудержания мочи. |
вых |
каналов, |
|
антисеротониновых |
||||||||||||
В зависимости от объема мочевого |
средств, |
спазмолитиков, |
транквили- |
|||||||||||||
пузыря, при котором наступает моче- |
заторов, |
нейротропных |
препаратов |
|||||||||||||
испускание, |
выделяют |
3 |
варианта |
(ноотропы и сосудистые препараты), |
||||||||||||
НДМП. Мочевой |
пузырь |
считается |
коферментов, трициклических анти- |
|||||||||||||
норморефлекторным, если мочеиспу- |
депрессантов и |
средств, |
влияющих |
|||||||||||||
скание возникает |
при |
нормальном |
на скелетную |
мускулатуру. |
|
|||||||||||
объеме мочевого пузыря, гипореф- |
Лечение гипорефлекторной НДМП |
|||||||||||||||
лекторным — при объеме, превыша- |
основано на обратном принципе — |
|||||||||||||||
ющем верхнюю границу, и гиперреф- |
повышении порога чувствительности, |
|||||||||||||||
лекторным — при объеме, превыша- |
тонуса и сократительной активности |
|||||||||||||||
ющем нижнюю его границу. |
|
|
детрузора. Для этого применяют М- |
|||||||||||||
В зависимости от адаптации детру- |
холиномиметики, |
ингибиторы анти- |
||||||||||||||
зора к нарастающему объему мочи |
холинэстеразы, цитохром С, кофер- |
|||||||||||||||
выделяют адаптированный и неадап- |
ментные формы витаминов группы В |
|||||||||||||||
тированный (незаторможенный) мо- |
и адреномиметики (при |
гипотонии |
||||||||||||||
чевой пузырь. |
Адаптация |
детрузора |
сфинктерного аппарата нижних отде- |
|||||||||||||
считается нормальной при незначи- |
лов мочевыводящих путей). |
|
||||||||||||||
тельном |
равномерном |
повышении |
Физические |
|
методы |
|
лечения |
|||||||||
внутрипузырного давления в фазе на- |
НДМП |
применяют в |
комплексной |
|||||||||||||
копления и нарушенной, когда в пе- |
патогенетической терапии пациентов |
|||||||||||||||
риоде заполнения |
мочевого пузыря |
с НДМП и назначают с учетом фор- |
||||||||||||||
детрузор реагирует спонтанными со- |
мы (гипоили гиперрефлекторной) |
|||||||||||||||
кращениями, |
|
вызывающими |
резкие |
дисфункции. С учетом ведущей роли |
||||||||||||
скачки |
внутрипузырного |
давления |
нарушений |
детрузорно-сфинктерных |
||||||||||||
(более 15 мм вод.ст.). При этом воз- |
отношений |
воздействие |
осуществля- |
|||||||||||||
никают императивные позывы к мо- |
ется на местном уровне. При гипер- |
|||||||||||||||
чеиспусканию, |
императивное недер- |
рефлекторной |
НДМП |
используют |
||||||||||||
жание мочи. |
|
|
|
|
|
|
методы, |
обладающие |
спазмолитиче- |
|||||||
Существует |
|
особый |
вид |
НДМП, |
ским, симпатомиметическим эффек- |
|||||||||||
который проявляется клинически то- |
тами, |
способствующими |
расслабле- |
|||||||||||||
лько в вертикальном положении, — |
нию детрузора и сокращению сфинк- |
|||||||||||||||
постуральный мочевой пузырь. |
|
тера. |
|
|
|
|
|
|
|
|
||||||
Диагностика |
НДМП |
осуществля- |
В |
|
случае |
|
гипорефлекторной |
|||||||||
ется с помощью рентгенологических, |
НДМП применяют методы стимуля- |
|||||||||||||||
радионуклидных и |
инструменталь- |
ции детрузора мочевого пузыря, об- |
||||||||||||||
ных методов обследования, урофлоу- |
ладающие |
холиноподобным |
эффек- |
|||||||||||||
метрии, |
ретроградной |
цистометрии |
том |
(миостимулирующие |
методы). |
|||||||||||
и др. |
|
|
|
|
|
|
|
С учетом важной роли патологии |
||||||||
Целью |
лечения |
больных |
при |
спинальных центров регуляции моче- |
||||||||||||
НДМП |
являются |
восстановление |
испускания в формировании НДМП |
|||||||||||||
детрузорно-сфинктерных |
отноше- |
используют |
методы, |
|
обладающие |
|||||||||||
ний, резервуарной функции мочево- |
спазмолитическим, сосудорасширяю- |
|||||||||||||||
го пузыря и управляемого мочеиспу- |
щим |
действием. |
В |
определенном |
||||||||||||
скания за счет влияния на тонус дет- |
проценте случаев НДМП может быть |
|||||||||||||||
рузора, функцию сфинктеров. Ме- |
связана с невротическими нарушени- |
|||||||||||||||
дикаментозная |
терапия |
включает |
ями личности и дисбалансом процес- |
|||||||||||||
применение |
|
антихолинергических |
сов возбуждения и торможения в |
|||||||||||||
средств, |
ганглиоблокаторов, |
α- и |
ЦНС и вегетативной регуляции моче- |
|||||||||||||
β-адреномиметиков, α- и β-адре- |
вого |
пузыря |
(вегетокорригирующие |
|||||||||||||
нолитиков, |
вазо- |
и |
миоактивных |
методы). |
|
|
|
|
|
|
||||||
706
Физические методы лечения НДМП |
ческому сокращению большого чис- |
||||||
ла миофибрилл |
мышц |
сфинктера, |
|||||
Спазмолитическиеметоды:электрофо- |
что применяют при гиперрефлек- |
||||||
торном мочевом |
пузыре, в |
течение |
|||||
рез холинолитиков, спазмолитиков, па- |
5—7 мин, ежедневно; курс 10 проце- |
||||||
рафинотерапия, ультразвуковая тера- |
|||||||
дур- |
|
|
|
|
|
||
пия. |
|
области |
мочевого |
||||
Миостимулирующиеметоды:диадина- |
СМТ-терапия |
||||||
пузыря |
активирует |
сокращение |
|||||
мо-, СМТ-терапия, электрофорез холи- |
|||||||
сфинктера. Используют II РР, часто- |
|||||||
номиметиков. |
|||||||
та модуляций 30 Гц, глубина модуля- |
|||||||
Вегетокорригирующиеметоды:гальва- |
|||||||
ций 75—100 %, |
ежедневно; |
курс |
10 |
||||
низация по глазнично-затылочной ме- |
процедур. |
|
|
|
|
|
|
тодике, УФ-облучение сегментарных |
|
|
|
|
|
||
Электрофорез |
прозерина |
(0,1 |
% |
||||
зон в эритемных дозах, инфракрасная |
|||||||
раствор), галантамина (0,25 % рас- |
|||||||
лазеротерапия, пелоидотерапия. |
|||||||
Седативные методы: электросонтера- |
твор) на область мочевого пузыря, |
||||||
плотность |
тока |
0,03—0,05 |
мА/см2, |
||||
пия, гальванический воротник по Щер- |
|
|
|
|
|
|
|
баку. |
ежедневно; курс 10 процедур. |
|
Спазмолитические методы
Электрофорез холинолитиков. Применяют атропин (0,1 % раствор), платифиллин (0,03 % раствор), 0,2 % раствор эуфиллина на область мочевого пузыря, ежедневно, плотность тока 0,03—0,05 мА/см2, по 10—15 мин; курс 10—12 процедур.
Парафиновые аппликации дают спазмолитический эффект за счет теплового действия, в результате чего достигается расслабление гладкой мускулатуры мочевого пузыря. Применяют на зону мочевого пузыря или по трусиковой методике. Температура парафина 40—45 °С, время воздействия 30—45 мин, ежедневно; курс 10—15 процедур.
Ультразвуковая терапия способствует улучшению кровоснабжения зон иннервации сфинктера и детрузора. Проводится на паравертебральные области (LI—LIII) и область мочевого пузыря. Интенсивность воздействия 0,1—0,4 Вт/см2, лабильно, по 3—5 мин на зону, ежедневно; курс 10—12 процедур.
Миостимулирующие методы
Диадинамотерапия области мочевого пузыря током ОР приводит к ритми-
Вегетокорригирующие методы
Гальванизация по глазнично-затылоч- ной методике приводит к активации кровотока в подкорковых структурах, области ретикулярной формации (сетчатое образование), структур промежуточного и среднего мозга, что оказывает влияние на соотношение симпатических и парасимпатических влияний. Плотность тока 0,02 мА/см2, продолжительность процедуры до 30 мин, через день; курс 10 процедур.
Ультрафиолетовое облучение в эритемных дозах. Облучают область ягодиц, пояснично-крестцовую область, область гипогастрия, начиная с 4 биодоз и добавляя по 1 биодозе, ежедневно; курс 4—5 процедур.
ИК-лазеротерапия сегментарных зон, области проекции мочевого пузыря и зоны промежности в сочетании с общим воздействием (точки рефлексотерапии или зоны верхушечного толчка, тимуса), частота воздействия 5—50 Гц (1000 Гц на точки акупунктуры), время воздействия 1— 2 мин на зону.
Пелоидотерапия. Применяют аппликации иловых и торфяных грязей на трусиковую зону. Биологически активные вещества грязей стимулируют продукцию глюкокортикоидов и катехоламинов надпочечниками. Тем-
707
